Minimale invasive attitude en implantologie
Par Michel ABBOU le 24-06-2020Voir tous les articles de cet auteur
La minimale invasive attitude est très tendance dans de nombreux domaines thérapeutiques, y compris en matière de soins bucco-dentaires : la dentisterie opératoire conservatrice(1) et les voies d’abords endodontiques(2) d’une part, mais aussi l’orthodontie(3, 4) et la parodontologie(5) n’échappent pas à la règle.
J’ai encore à l’esprit la phrase fétiche d’un de mes anciens professeurs : « en chirurgie, il faut toujours décoller large car il est important de bien voir pour bien traiter ». Cette approche n’est plus forcément de mise(6), même si son principe n’est pas désuet.
En effet, nos faibles moyens d’investigations préopératoires à l’époque (années 80) nous fournissaient bien un « aperçu » de ce que nous allions trouver en peropératoire, mais les surprises ne manquaient pas au moment de la chirurgie et il était aussi difficile de les anticiper que de bien les appréhender si nous ne suivions pas le principe édicté par mon professeur. Les temps ont bien changé et les formidables progrès de l’imagerie d’investigation diagnostique(7, 8) ont apporté leur lot de contribution à l’évolution de nos approches thérapeutiques. On pourrait ainsi énoncer le nouveau paradigme : « bien voir et bien prévoir en préopératoire pour bien traiter sans décoller ou sans trop ouvrir en peropératoire ».
À partir de là et ayant acté l’évolution de nos connaissances en la matière, il relève néanmoins du choix du praticien – et de son patient s’il est bien informé(9, 10, 11) – d’arbitrer entre les protocoles « invasifs » et « minimal-invasifs ». En quoi cela consiste-t-il en implantologie ?
Sur le plan clinique, ces arbitrages se font classiquement dans les situations suivantes :
1 • Déficits osseux quantitatifs (hauteur / largeur)
La question majeure est alors de choisir entre les deux options ci-dessous:
• Adapter le terrain (techniques de greffes et de régénération) aux implants souhaités selon de plan de réhabilitation « idéal » ;
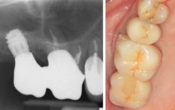
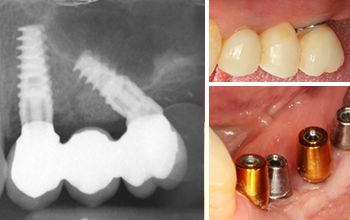
• Adapter la forme, les dimensions, l’orientation et le nombre des implants au terrain existant afin d’obtenir un support cohérent avec le projet prothétique, sur les plans fonctionnel, esthétique et prophylactique(12, 13, 14, 15) (fig. 01).
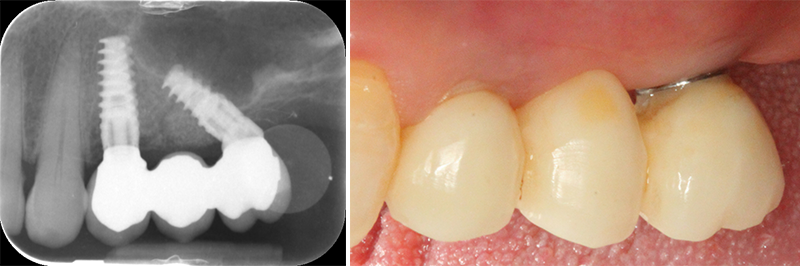
Fig. 01.
Le cas clinique ci-dessous (fig. 02) illustre le recours aux implants, y compris aux mini-implants (ici gamme Southern Implants® en remplacement de 16), que nous pouvons connecter aux dents naturelles mobiles dans le cadre de réhabilitations prothétiques conservatrices suite à atteintes parodontales. Si la mise en œuvre de ces connexions est délicate, elle donne lieu à de belles satisfactions tant côté patient que côté praticien… À condition d’en respecter les règles de l’art(16).
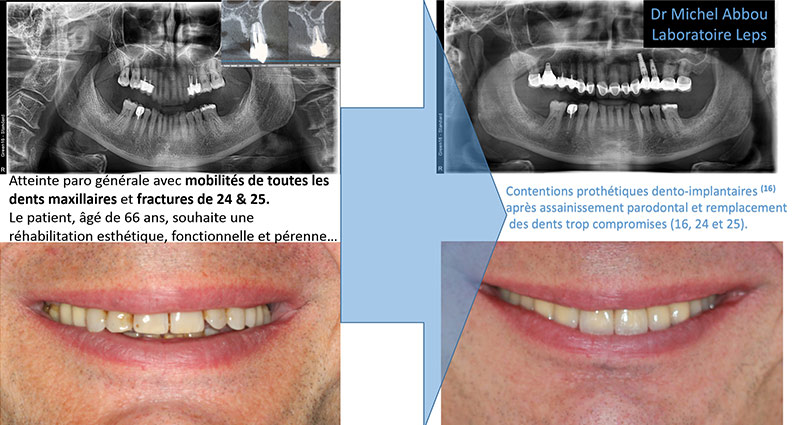
Fig. 02.
Le cas clinique ci-dessous (fig.03) illustre le chemin thérapeutique d’un patient de 58 ans (médecin), déjà éprouvé par une histoire dentaire tourmentée au moment de sa consultation initiale en 2017.
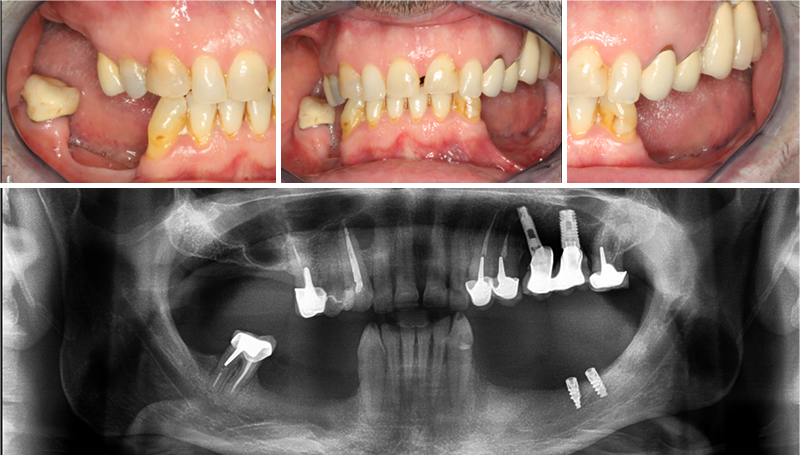
Fig. 03 : situation clinique initiale au 18-04-2017.
Les secteurs déficitaires ont finalement été réhabilités selon les deux modes d’adaptation évoqués, à chaque fois en concertation avec le patient :
• Au maxillaire supérieur, nous avons opté pour une greffe osseuse infrasinusienne en secteur 1, alors que le reste de l’arcade n’a fait l’objet que d’un réaménagement parodontal, cosmétique et prothétique.
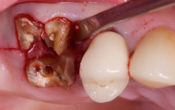
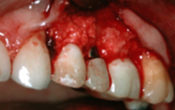
• À la mandibule, les secteurs 3 et 4 ont été implantés sans reconstruction osseuse, mais dans le cadre d’un aménagement peropératoire à type de Split Ridge Technique(17) pour corriger la finesse des crêtes osseuses dans le même temps que la pose des implants, complété ensuite par des greffes gingivales (fig. 04) et des constructions prothétiques transvissées sur pilotis qui rétablissent la fonction tout en compensant le déficit volumique ostéo-gingival (fig. 05).
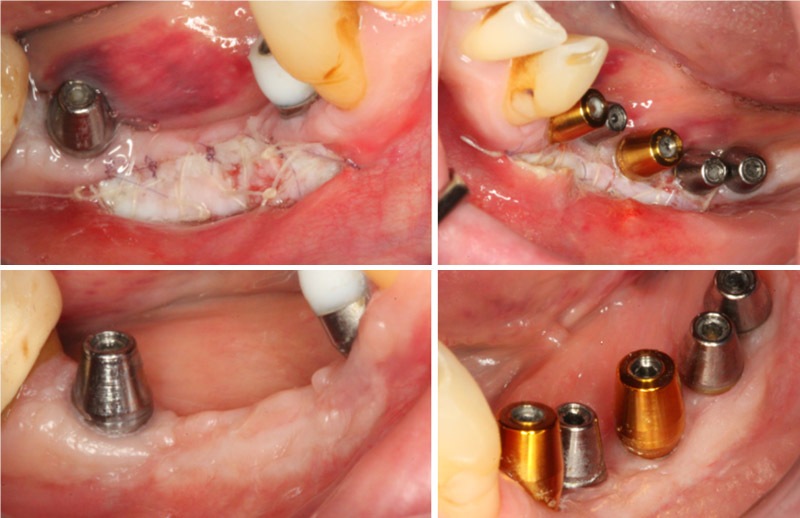
Fig. 04 : adaptation de la technique implantaire au terrain osseux (Split Ridge Technique) + optimisation de l’environnement parodontal (greffes gingivales).
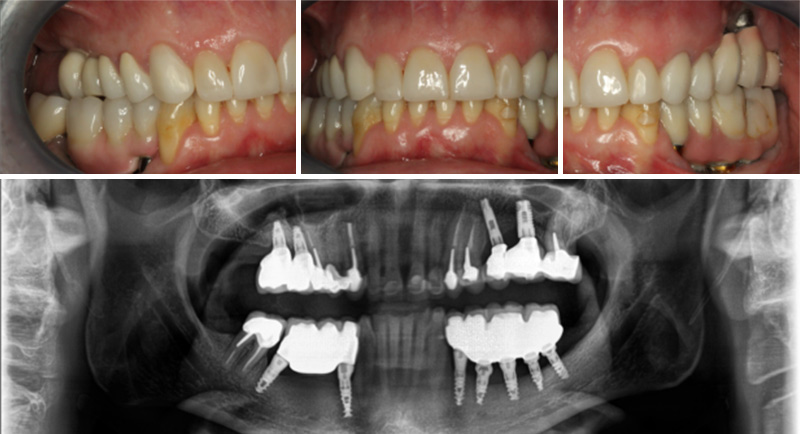
Fig. 05 : iconographie de contrôle post-thérapeutique au 18-10-2019.
2 • Déficits osseux qualitatifs (densité)
Les implantologistes affectionnent particulièrement les os de type 2 et 3 qui représentent un compromis appréciable en termes de spongiosité (favorable au processus d’ostéointégration) et de minéralité (favorable à la stabilité primaire des implants). Nous nous accordons aussi sur la nécessité d’adapter notre protocole chirurgical(18, 19) en regard des os de type 1 (hyperdenses et peu vascularisés) et de type 4 (excessivement spongieux) ; c’est notamment dans ces deux derniers cas de figure que nous devrons choisir entre un abord « classique » et un abord « minimal-invasif » ; le minimal-invasif se décline alors en termes de stimulation osseuse(20) ou de préservation osseuse(21, 22) ; certains systèmes chirurgicaux sont même directement conçus autour de ce concept écologique préservatif : Densah® by Versah®, Magix® by Cortex® (fig. 06).
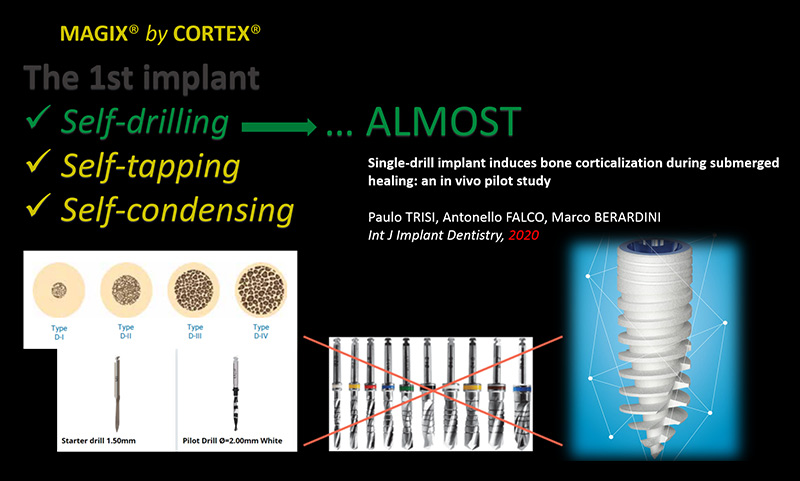
Fig. 06 : système implantaire minimal-invasif conçu pour permettre l’insertion de l’implant :
– en réduisant la séquence de forage (foret pointeur/ pilote),
– en évitant le gaspillage osseux inhérent aux forages séquentiels.
3 • Réhabilitations totales ou subtotales
Le projet de retrouver une denture fixe dans ces cas de figures suppose là encore d’avoir à choisir entre multiplier les supports implantaires ou les raréfier en prenant soin d’une répartition équilibrée et fiable pour le patient. Il est intéressant de noter ici que ce choix stratégique ne sera pas seulement dépendant d’une « philosophie de traitement » dans la mesure où il sera aussi souvent indexé en fonction des 2 paramètres quantitatif et qualitatif évoqués plus haut.
À titre d’illustration, le concept All-On-Four de Paulo Malo(23) s’est justifié et systématisé à type d’abord minimal-invasif pour les situations d’édentés totaux présentant de surcroît des déficits tissulaires.
Sur le plan opératoire, nous pouvons choisir de recourir :
1 • Aux implantations immédiates, différées ou tardives
Il s’agit là d’une classification officiellement admise depuis 2004(24), date à laquelle il a été solennellement reconnu que l’implantation immédiate peut être considérée comme une technique minimale-invasive – en temps opératoires –(25, 26) avec quasiment les mêmes garanties de fiabilité que l’implantation différée ou tardive(26, 27).
Ajoutons que l’aspect minimal-invasif de ce protocole ne signifie pas pour autant que la technique est plus simple que l’implantation tardive (au contraire !), surtout quand il s’agit de sophistiquer l’acte opératoire pour optimiser le contexte ostéo-gingival péri-implantaire(28) !
2 • Aux chirurgies à lambeaux ouverts ou aux techniques flapless
Même si les chirurgiens de la vieille école aiment encore bien voir en peropératoire via de larges soulevés de lambeaux gingivaux, il faut bien reconnaître que la tendance interventionnelle penche de plus en plus en faveur des chirurgies flapless(29), voire des chirurgies guidées(30)… Signant le choix des praticiens opérateurs de s’investir en temps préférentiellement dans celui imparti à l’étude pré-implantaire augmenté par la conception et la fixation de dispositifs de guidage plutôt que dans celui dédié à la chirurgie proprement dite.
Tout choix est un renoncement, mais il doit se faire en toute connaissance de cause.
Les nouvelles techniques et technologies sont les bienvenues, surtout quand elles s’inscrivent dans un esprit d’économie (de temps, de travail, d’argent) avec des résultats fiables ; mais elles nécessitent en général une période de validation clinique d’une part, ainsi qu’une période d’assimilation à type de courbe d’apprentissage d’autre part…
Dans tous les cas, le principal critère d’arbitrage sera le rapport bénéfice/risque côté patient ET côté praticien.
Références bibliographiques :
(1) Luc BRAMOULLE : Techniques micro-invasives en odontologie conservatrice. Indications et analyse critique de la littérature.
Thèse pour le D.E DCD, mai.
(2) Pascale DE MARCH : Cavités d’accès endodontiques mini-invasives.
L’Information Dentaire, juin 2018.
(3) Jean-David SEBAOUN, Jérôme SURMENIAN, Serge DIBART : Traitements orthodontiques accélérés par piezocision – Une alternative mini-invasive aux corticotomies alvéolaires.
Orthod Fr 2011 ; 82 : 311-319.
(4) Yunyan KE, Yanfei ZHU, Min ZHU: A comparison of treatment effectiveness between clear aligner and fixed appliances therapies.
BMC Oral Health, v 19, 2019.
(5) Marco CLEMENTINI, Alessandro AMBROSI, Valerio CICCIARELLI, Valeria DE RISI, MASSIMO DE SANCTIS : Clinical Performance of Minimally InvasivePeriodontal Surgery in the Treatment of Intrabony Defects – Systematic Review and Meta-Aalysis.
Clin Periodontol, 2019 ; 46 (12) : 1236-1253.
(6) Clémence TONDELIER, Mickael SAMAMA : Prise en charge d’un kyste dentigère par décompression.
L’Information dentaire, n°18 du 05-05-2020.
(7) Norbert BELLAICHE : Comment et pourquoi utiliser le cone-beam ?
Editions Cdp.fr, janv 2017.
(8) Michel ABBOU, Norbert BELLAICHE : Passage au crible des aides visuelles en odontostomatologie – CBCT: l’imagerie de référence qui révèle ce que la 2D ne nous montre pas.
Le Fil Dentaire n° 146, janv 2019.
(9) Michel ABBOU : Pertes incisives au maxillaire : évaluations cliniques, information du patient et choix thérapeutiques.
Alpha Omega News, 1998 ; 38 juin-juillet : 7-9.
(10) Michel ABBOU : Nos trompeuses convictions professionnelles.
Dentalespace, paroles d’experts 12-12-2019.
(11) Michel ABBOU : La motivation praticien-patient… Une histoire d’œuf et de poule ?
Dentalespace, paroles d’experts 10-03-2020.
(12) Michel ABBOU, David ABENSUR, Patrick MISSIKA : Techniques avancées en implantologie – A propos d’un cas clinique.
Rev Odontostomatol, 1995 ; 24 (3) : 165-178.
(13) Georgios KOTSAKIS, Ziv MAZOR: A simplified approach to the minimally invasive antral membrane elevation technique utilizing a viscoelastic medium for hydraulic sinus floor elevation.
Oral Maxillofac Surg, 2014 ; 19 (1) : 97-101.
(14) Richard MARCELAT : Les implants courts au maxillaire postérieur : une alternative fiable et peu invasive.
Stratégie prothétique, 2015 ; 15 (5) : 305-310.
(15) Hervé BOUCHET, Thomas FORTIN : Gestion de l’atrophie osseuse sous-sinusienne – Alternatives aux greffes osseuses.
Le Fil Dentaire, 24 mai 2018.
(16) Michel ABBOU : Connecter implants et dents naturelles ?
Dentalespace, Paroles d’experts 02 juillet 2017.
(17) Donk-Seok SOHN, Hyun-Jin LEE, Jeung-Uk HEO, Jee-Won MOON, In-Suk PARK, and Georgios E. ROMANOS: Immediate and delayed lateral ridge Expansion Technique in the Atrophic Posterior Mandibular Ridge.
J Oral Maxillofac Surgery, 2010 ; 68 (9) : 2283-2290.
(18) Michel ABBOU: Primary stability and osseointegration: preliminary clinical results with a tapered diminishing-thread implant.
Pract Proced Aesthet Dentistry, 2003; 15 (2): 161-168.
(19) Liene MOLLY: Bone density and primary stability in implant therapy.
Clinical Oral Impl Res, 2006 ; 17 (52) : 124-135.
(20) Gérard SCORTECCI, Itzhac BINDERMAN, Patrick PHILIPPE : Régénération osseuse – La voie des ostéotenseurs matriciels.
Le Fil Dentaire, nov 2014.
(21) Ninad Millind PADHYE, Ashvini Mukul PADHYE, Neel BHATAVADEKAR: Osseodensification – A systematic review and qualitative analysis of published literature.
J Oral Biol Craniofac Res, 2020 ; 10 (1) : 375-380.
(22) Paulo TRISI, Antonello FALCO, Marco BERARDINI: Single-drill implantinduces bone corticalizationduring submergedhealing : an in vivo pilot study. Int J Implant Dent, 2020 ; 6 : 2.
(23) Michel ABBOU: All-on-four… Not for all patients and practitioners.
Dentalespace, Paroles d’experts 09-04-2019
(24) Christoph HÄMMERLE, Stephen CHEN, and Thomas G WILSON: Consensus statements and recomended clinical procedures regarding the placements of implants in extraction sockets.
Int J Oral Maxillofac Implants, 2004 ; 19 : 26-28.
(25) Karl J ZEREN: Minimally Invasive Extraction and Immediate Implant Placement – The preservation of esthetics.
International Journal of Periodontics & Restorative Dentistry, 2006; 26 (2): 170-181.
(26) Michel ABBOU : L’extraction-implantation immédiate… Mieux ou moins bien en zone esthétique ?
Dentalespace, Paroles d’experts 02-11-2016.
(27) Marco CLEMENTINI, Agnese AGOSTINELLI, Walter CASTELLUZZO, Federica CUGNATA, Fabio VIGNOLETTI, Massimo DE SANCTIS: The Effect of Immediate Implant Placement on Alveolar Ridge Preservation Compared to spontaneous Healing after Tooth Extraction: Radiographic Results in a Randomized Controlled Clinical Trial.
Journal Clin Periodontol, 2019; 46 (7): 776-786.
(28) Jan COSYN, Louis POLLARIS, FILLIP Van Der LINDEN, and Hugo De BRUYN: Minimally Invasive Single Implant Treatment (M.I.S.I.T.) based on ridge preservation and contour augmentation in patients with aesthetic risk profile: one-year results.
Journal Clin Periodontol, 2015; 42 (4): 398-405.
(29) Manuel-Maria ROMERO-RUIZ, Regina MOSQUERA-PEREZ, Jose-Luis GUTIERREZ-PEREZ, Daniel TORRES-LAGARES: Flapless implant surgery – A review of the literature and 3 case reports.
J Clin experiment Dentistry, 2015; 7 (1) : 146-152.
(30) Jan D’HAESE, Johan ACKHURST, Daniel WISMEIJER, Hugo DE BRUYN, Ali TAHMASEB: Current State of the Art of Computer-Guided Implant Surgery.
Periodontol 2000, 2017; 73 (1) : 121-133.

Michel Abbou
– Exercice privé à Paris 75008
– Fondateur et directeur scientifique de SICTmieux depuis 2013.
Cet espace est aussi le vôtre, alors n’hésitez pas à commenter ou poser vos questions !