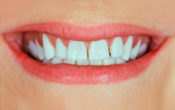
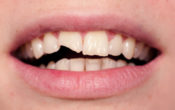
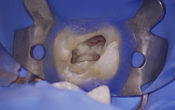
Les 3F : fissures, fêlures et fractures
Endodontie et micro-chirurgie Par Benjamin BOUBLIL le 08-06-2021
Les problèmes d’origine mécanique sont souvent source de frustration. Un diagnostic parfois complexe et un pronostic réservé, essayons d’y voir plus clair.
Une des difficultés est que la plupart des signes cliniques sont communs avec les pathologies pulpaires. Du coup, la pose de diagnostic prend parfois plus de temps que nécessaire et le délabrement osseux devient très important. D’où la nécessité d’un diagnostic le plus précoce que possible.
Ici, un traitement endodontique a été initié à cause des douleurs, mais la cause n’est bien sûr pas bactérienne.
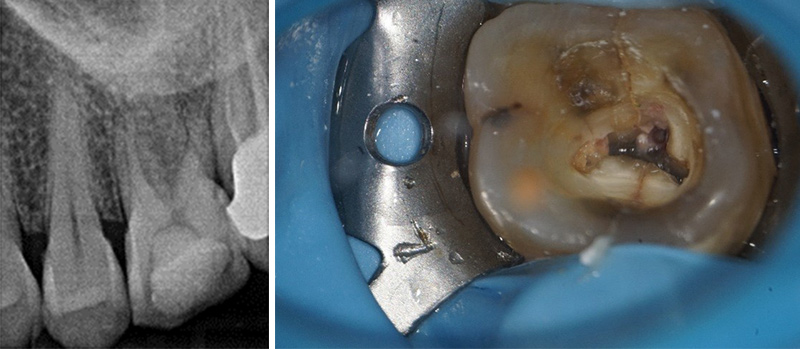
Pour les causes, on peut citer :
• Les tenons, surtout multiples et volumineux
• Une occlusion mal équilibrée, les parafonctions (bruxisme, clenching, stress)
• Une préparation canalaire trop agressive
• La fatigue cyclique
Voyons maintenant les éléments de diagnostic :
• Le patient dit « j’ai entendu un crac » : jamais bon signe
• Un inlay core avec un gros tenon qui tombe tout le temps
• Les signes cliniques cessent pendant la prise d’antibiotiques et reprennent dès le lendemain
• Parfois, c’est visible à l’œil nu
Pour les tests, il y a :
• La morsure sur un coton ou un enfonce couronne par effet de coin qui provoque une douleur ciblée
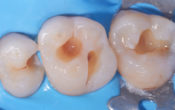
• La translumination : l’émail c’est du verre, et la lumière ne diffuse pas après le trait de fracture
• Les signes de nécrose malgré l’absence de restauration ou de carie
• Le sondage en V : la sonde parodontale s’enfonce très profondément, en un point et le sondage n’est pas périphérique
• La coloration au bleu de méthylène
• À la radio, on peut voir ce que l’on appelle une lésion en forme de J, typique, qui remonte le long de la racine en question
• La position de la fistule : au collet, pointue, c’est jamais bon signe
• Le test du cône de gutta. Pas toujours vrai, il peut s’agir de canaux latéraux.
Pour ce qui est de la visualisation et de la confirmation, soit c’est visible au scanner, soit on peut lever un lambeau, voir au microscope ou encore au un scan avec mordu simultané, mais c’est très désagréable pour le patient.
Bon c’est cassé, qu’est ce qu’on fait maintenant ?
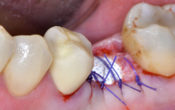
À priori c’est Game Over, ça vaut parfois le coup de voir jusqu’où s’étend le trait de fêlure. Si le plancher est clean, on peut envisager la conservation, avec une restauration collée avec couverture cuspidienne, le collage enforçant la dent. Sinon, extraction.
Dans les cas de pathologie pulpaires réversibles, on peut tout à fait tenter de placer un IRM et de surveiller quelques semaines, puis quelques mois avant de passer à une restauration collée sur dent vivante.
Sinon, on peut citer les travaux du Dr Maoro Okaguchi au Japon, qui comble les fêlures et les fractures à la résine 4 meta, le Superbond. Dernier recours, sans rien promettre, pourquoi pas. Donc un dépistage pour les patients à risque, les casseurs professionnels, avec port de gouttière et équilibration.