Chirurgie guidée et mise en charge immédiate d’une couronne en composite nano-hybride
Implantologie esthétique Par Amilkar ROCHA le 21-10-2024Dans le secteur antérieur, une restauration provisoire avec mise en charge immédiate respectant les principes biologiques a prouvé scientifiquement être la meilleure alternative pour préserver les papilles, le volume gingival, prévenir les récessions et restaurer rapidement les fonctions esthétiques.
Un placement d’implant immédiat réussi dans des alvéoles fraîchement extraites peut être réalisé à condition que certains critères soient respectés, tels qu’une stabilité primaire optimale et une position correcte de l’implant. Une méthode de traitement courante qui implique l’utilisation de dents en résine acrylique préfabriquées adaptées à la situation buccale et fixées à un pilier provisoire pendant la chirurgie.
Dans ce cas clinique, cependant, la partie du pilier hybride provisoire (appelée ici sous-structure esthétique) a été fabriquée à partir d’un composite nano-hybride CAD/CAM hautement chargé. La dent controlatérale 11 présentait des dyschromies sur le bord incisal (effet halo), il a été décidé de concevoir la sous-structure esthétique de manière à permettre la stratification d’une facette composite directe.
Le cas présenté confirme que les composites modernes sont également des matériaux efficaces pour obtenir des restaurations hautement esthétiques dans le cadre de la chirurgie implantaire. La solution provisoire retenue pour un implant avec mise en charge immédiate a été réalisée à partir de matériaux composites (sous-structure et facette) principalement indiqués pour des restaurations définitives sans aucune restriction. Par conséquent, elle serait aussi adaptée à une utilisation à long terme dans la bouche.
Description du cas
Une femme de 31 ans présentait la dent 21 avec une mobilité dentaire importante. La patiente a rapporté avoir heurté cette dent contre un meuble il y a cinq ans, elle semble en bonne santé.
Un examen approfondi n’a révélé aucune carie active, ni gingivite. Aucune fistule, ni signe de processus inflammatoire aigu n’ont été observés. Les tissus mous ne montraient aucune modification de couleur, de contour, de forme ou de texture.
Une séance d’hygiène professionnelle de routine a été réalisée avant le traitement. La patiente était préoccupée par l’augmentation de la mobilité de la 21 qui pourrait s’aggraver avec le temps et conduire à la perte de la dent. Elle souhaitait une solution qui assurerait la stabilité pour manger et parler tout en maintenant une apparence esthétique optimale.
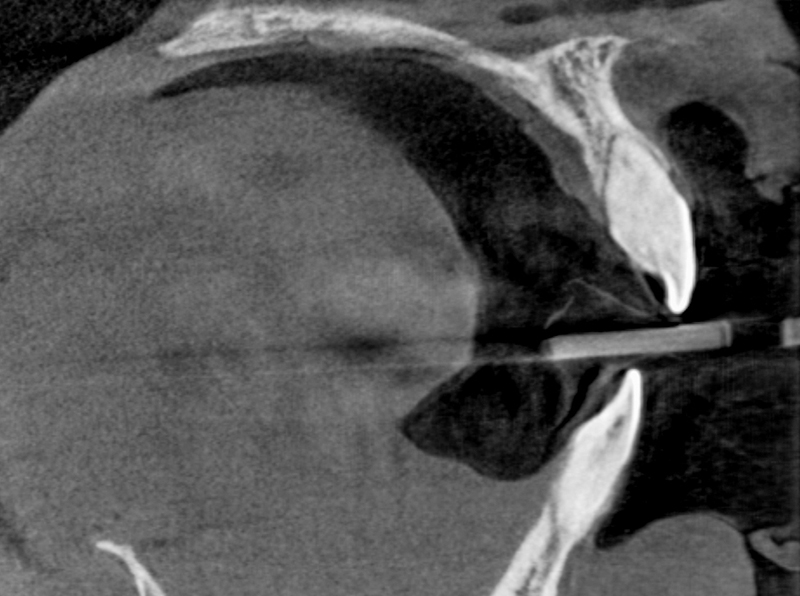
Fig. 01 : section tomographique de la dent 21 présentant une altération corono-radiculaire et une concavité osseuse prononcée dans la région apicale vestibulaire.
Les enregistrements comprenaient des radiographies périapicales de la 21, une tomographie, des modèles d’étude dentaire imprimés en 3D et un test de vitalité pulpaire. Les différentes imageries ont montré un rapport couronne-racine négatif en raison d’une résorption radiculaire évidente. Une concavité osseuse dans la région apicale vestibulaire ainsi qu’une absence de substance osseuse et un phénotype gingival fin ont été notés. La dent ne montrait aucune sensibilité au test de froid et il y avait des preuves cliniques de la mobilité dentaire signalée par la patiente.
Le diagnostic est posé :
• Résorption radiculaire post-traumatique avec perte de vitalité,
• Mobilité dentaire de grade 3.
Traitement du cas
Plan de traitement
Sur la base du diagnostic, la seule option de traitement était une extraction atraumatique de la 21, suivie d’un curetage alvéolaire avec préservation des tissus mous sains. Le plan prévoyait une implantation immédiatement après l’extraction, avec l’utilisation d’un pilier de cicatrisation temporaire, une régénération osseuse avec une xénogreffe et une restauration en mise en charge immédiate.
Une sous-structure fraisée à partir d’un composite nano-hybride (Grandio Disc, Voco) devait être fixée et superposée cliniquement avec une facette composite directe.
Chronologie des étapes de traitement
Après évaluation de la morphologie et de la texture vestibulaires, la prise d’empreintes a été réalisée. Une cire de diagnostic a été utilisée comme guide pour la fabrication du mock-up provisoire et de la sous-structure.
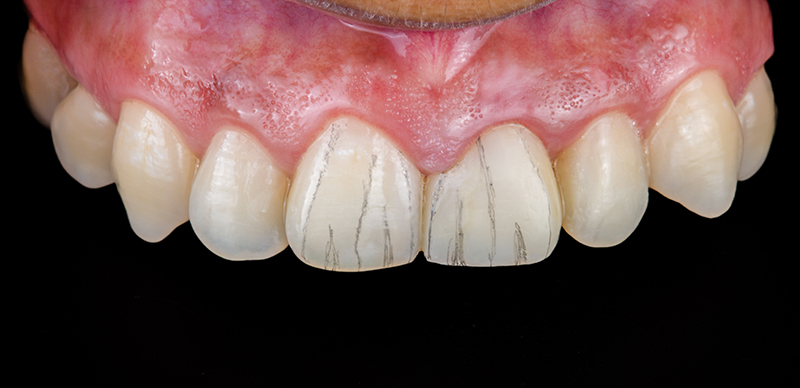
Fig. 02 : le défi consiste à transférer la forme, la texture et la couleur de la dent 11 à la restauration dans la région 21.
Ainsi, un mock-up de couronne en composite micro-rempli pour restaurations temporaires a été fraisé (Structur CAD, VOCO) et placé en bouche à côté des dents correspondantes pour lui donner une idée du traitement attendu et, en même temps, obtenir son consentement.
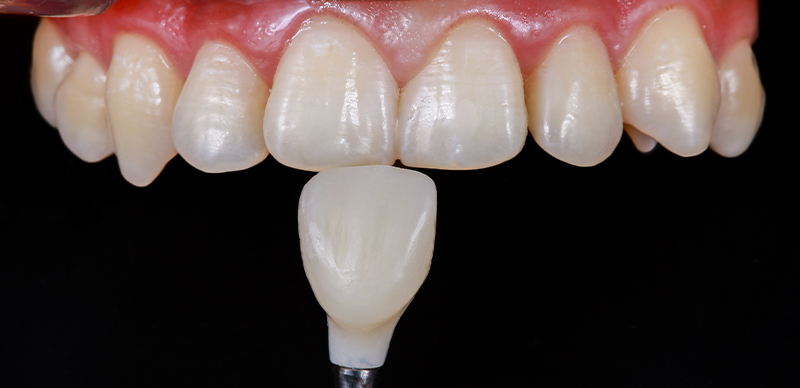
Fig. 03 : simulation du résultat final approximatif.
La chirurgie a été simulée virtuellement et la construction virtuelle a été conçue dans le logiciel de planification CAD (Implant Studio, 3Shape), en maintenant l’architecture alvéolaire. Le guide chirurgical a été fabriqué de manière additive à partir d’une résine d’impression appropriée (Cosmos SG, Yller) sur une imprimante 3D (Photon Mono 4K, Anycubic).
L’extraction atraumatique a été réalisée sur l’incisive 21, en essayant de préserver l’intégrité des gencives, des papilles et de l’architecture gingivale autant que possible.
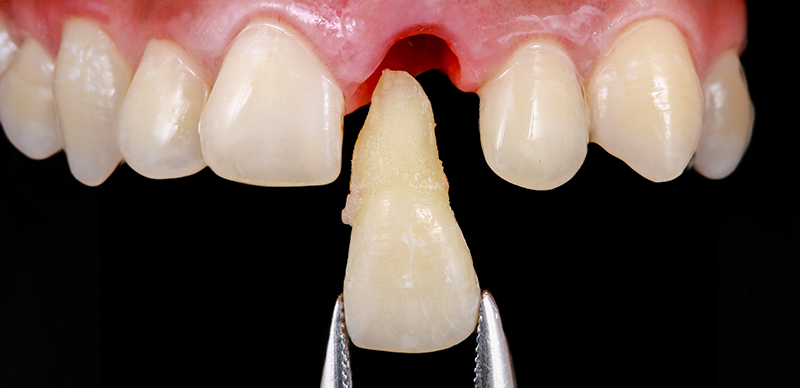
Fig. 04 : extraction dentaire atraumatique.
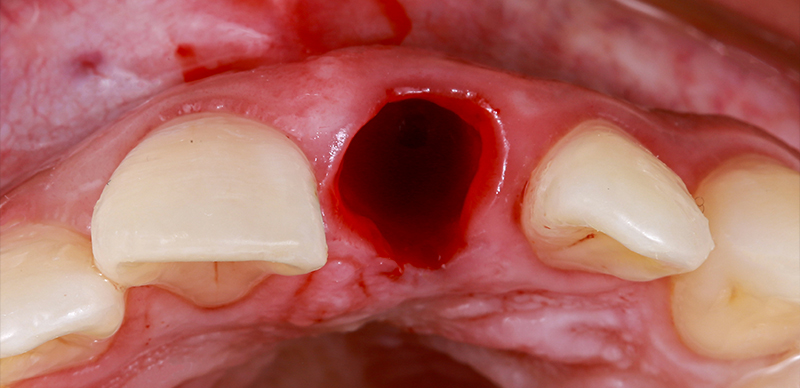
Fig. 05 : site d’extraction de type 1.
Le guide chirurgical a ensuite été placé en position, et l’implant (Grand Morse Helix Acqua 3.75×13 mm, Neodent, Straumann) a été vissé en utilisant une séquence de forage à 800 tr/min avec une irrigation abondante.

Fig. 06 : guide chirurgical imprimé en 3D.

Fig. 07 : placement de l’implant.
Le site d’extraction de type 1 a rapidement montré un certain effondrement gingival. Un pilier de cicatrisation transgingival (Grand Morse Healing Abutment, Neodent, Straumann) a été temporairement vissé sur l’implant.
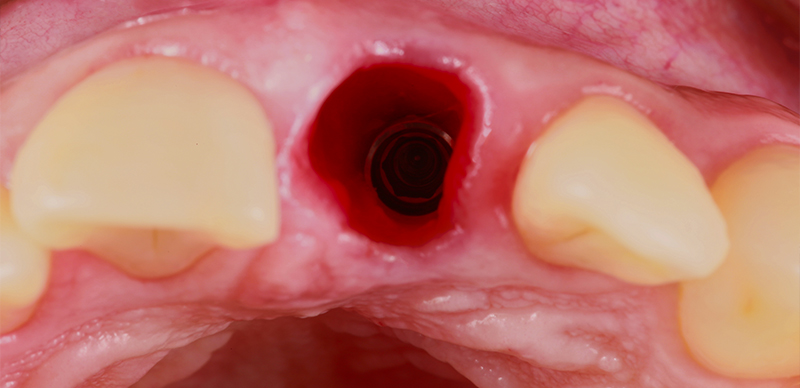
Fig. 08 : le site d’extraction de type 1 a rapidement montré un certain effondrement gingival.
Pour traiter les récessions gingivales maxillaires adjacentes, une technique de Tunnélisation Avancée Coronaire Modifiée (technique MCAT) a été utilisée. Pour soutenir une revascularisation rapide et une intégration des tissus mous, y compris la couleur et la texture, une matrice de collagène de type I et III dérivée du derme porcin (Mucoderm®, Straumann) a été utilisée comme alternative à la transplantation de tissus mous autologues.

Fig. 09 : pour l’augmentation du volume gingival vestibulaire, une matrice de collagène dérivée du derme porcin a été insérée.
En même temps, une régénération osseuse a été réalisée en utilisant un matériau de substitution osseux bovin naturel, granulés osseux de 0,5 à 1,0 mm (Cerabone, Straumann).
Le pilier de cicatrisation transgingival a été retiré et un scan body (Grand Morse 3in1 Smart Abutment, Neodent, Straumann) a été utilisé.
Ces informations ont été transférées au logiciel de conception CAD/CAM (exocad, Align Technology), où la sous-structure pour la restauration provisoire a été conçue en tenant compte des zones de contour critiques. À cet effet, les modèles post-opératoires produits ont été utilisés comme support. La sous-structure a été conçue et fraisée en utilisant la technique CAD/CAM. Celle-ci a été façonnée pour restaurer et maintenir la ligne gingivale dans sa position d’origine.
La sous-structure a été fraisée sur une machine de fraisage et de meulage à 5 axes (inLab MC X5, Dentsply Sirona) en utilisant un disque en composite nanohybride (Grandio disc, A1 LT, VOCO). Elle a ensuite été cimentée sur le pilier Smart de Neodent grâce à un système de collage universel à double polymérisation (Bifix Hybrid Abutment, VOCO).
Cela a abouti à un pilier hybride.

Fig. 10 : pilier hybride. La sous-structure esthétique fraisée en composite nano-hybride hautement rempli est collée sur le pilier de scan.
Pour garantir un espace adéquat pour toutes les couches, la sous-structure présentait une petite découpe conçue dans la planification CAD. Ce pilier hybride a été testé sur l’implant pour vérifier la position correcte, l’adaptation passive aux tissus et la bonne position du contour gingival.
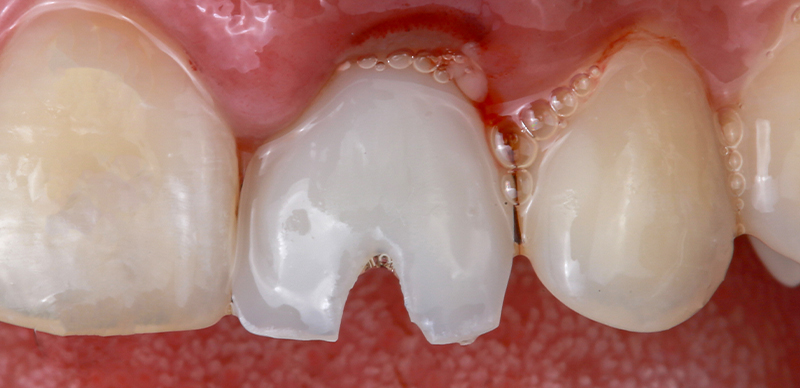
Fig. 11 : la sous-structure esthétique sert de base pour la superposition manuelle avec du composite ORMOCER nano-hybride (Admira Fusion, VOCO). Pour garantir un espace adéquat pour toutes les couches, la sous-structure présente une petite découpe.
Après fixation dans sa position finale, une facette composite directe (Admira Fusion, VOCO) a été superposée à la sous-structure CAD/CAM sous digue. La superposition a d’abord été réalisée au niveau cervical.
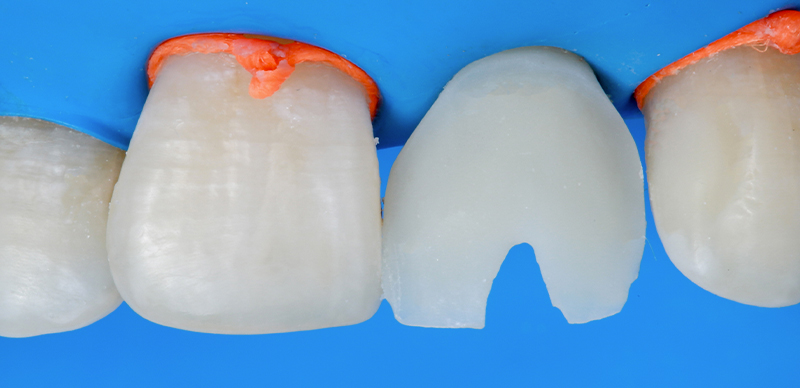
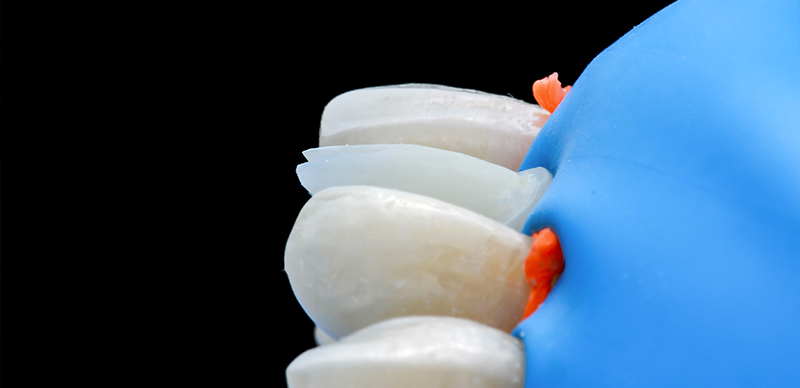

Fig. 12 : préparation pour la superposition de la facette composite sous isolation absolue avec une digue en caoutchouc.

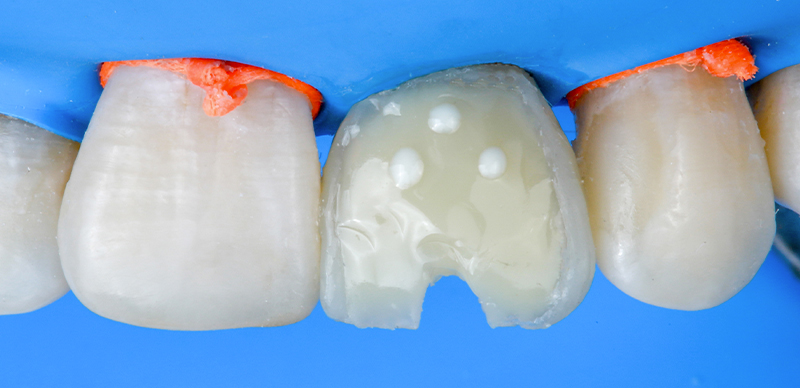
Fig. 13 : superposition de la facette composite. Après une analyse de couleur, la superposition commence principalement au niveau cervical.
Une fois terminée, le pilier hybride a été dévissé pour le polissage afin d’éviter toute blessure ou contamination des tissus mous. Enfin, le pilier a été revissé avec un couple de 25 Ncm.

Fig. 14 : après la superposition de la zone cervicale, le pilier hybride est dévissé pour un polissage extra-oral. Ici, vous voyez le revissage avec un couple de 25 Ncm.
La superposition des tiers médian et incisal a été réalisée à l’aide d’une clé en silicone sectionnée, et les composites pour créer l’effet halo transparent sur le bord incisif ont été placés avec précision.
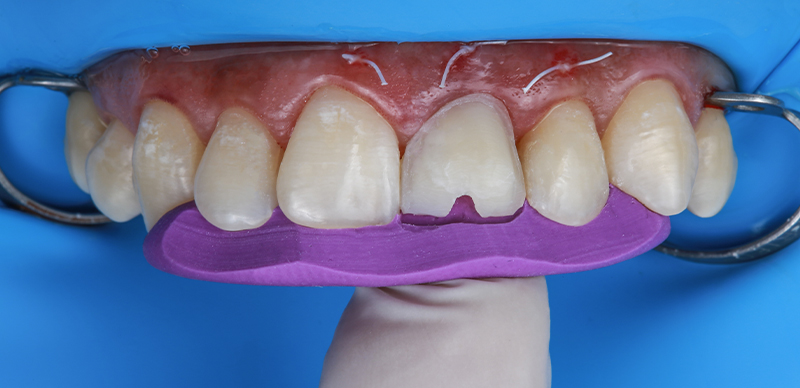
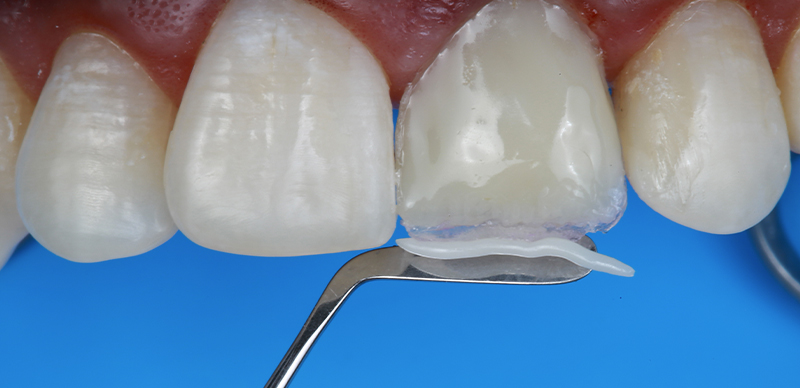
Fig. 15 : création de l’effet halo transparent sur le bord incisif.
La caractérisation individuelle des couleurs a été effectuée à l’aide de FinalTouch (VOCO).
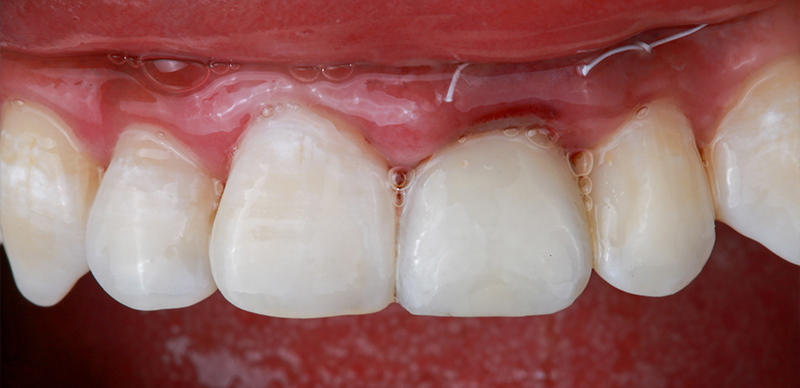
Fig. 16 : réalisation de la caractérisation individuelle des couleurs.
La tomographie postopératoire a confirmé le bon positionnement et l’ajustement des composants de l’implant. On peut voir ici que l’utilisation d’un pilier concave a créé un espace pour les matériaux de greffe et a assuré une épaisseur tissulaire à long terme.
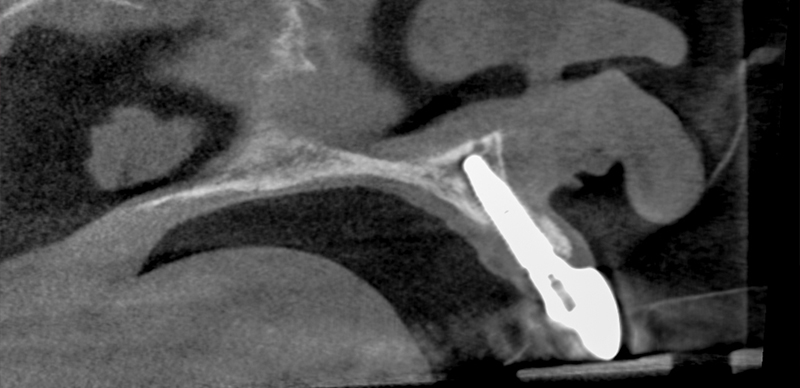
Fig. 17 : tomographie postopératoire.
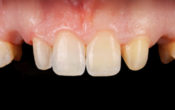
Les images intraorales ont montré une excellente (micro-)texture de la restauration composite et une adaptation optimale aux tissus mous. Le résultat esthétique final est très satisfaisant, le composite imitant parfaitement la dent naturelle.
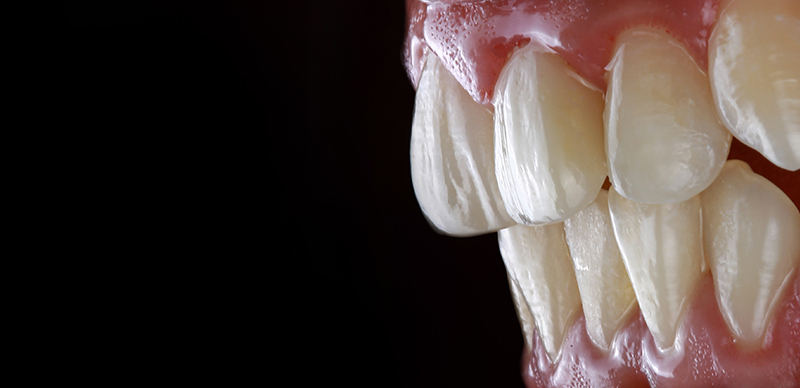
Fig. 18 : image intraorale montrant la bonne adaptation de la restauration aux tissus mous.

Fig. 19 : résultat esthétique satisfaisant. Cette restauration immédiate soutenue par un implant a été réalisée en composite de haute qualité et en tant que telle, peut rester dans la bouche de manière permanente s’il n’y a pas de plaintes de la part de la patiente.
Résultats
La patiente était très satisfaite du résultat esthétique. Une facette composite directe a été superposée pour restaurer la dent 21, obtenant un résultat hautement esthétique, considérant que reproduire la forme et la couleur d’une incisive centrale dans sa dent contralatérale est toujours un défi.
Dans ce cas, un pilier composite CAD/CAM morphologiquement personnalisé a été fabriqué, fournissant un support aux tissus mous disponibles et aux matériaux de greffe afin d’assurer l’épaisseur et la vascularisation des tissus.
Grâce à l’extraction minimalement invasive et à la chirurgie assistée par ordinateur, une excellente stabilité primaire a été atteinte lors de l’insertion de l’implant, avec un couple supérieur à 50 Ncm. Cela constitue la base pour une ostéo-intégration réussie et une stabilité à long terme de l’implant, garantissant ainsi une restauration durable et intacte.
Conclusions
Les sections tomographiques ont montré un alvéole de type 1 avec une fine paroi osseuse vestibulaire. La mobilité dentaire de grade 3 et les preuves radiographiques de résorption radiculaire ont conduit à la décision de procéder à une mise en charge immédiate de l’implant.
Le succès du traitement peut être attribué à une planification méticuleuse basée sur diverses techniques d’imagerie, y compris des photographies, des radiographies, de la tomographie et des scans 3D. L’utilisation de ces outils a aidé l’équipe à établir un diagnostic précis, à déterminer le plan de traitement optimal et à anticiper les complications potentielles. Par exemple, le logiciel CAD permet de définir la position optimale de l’implant.
Le message à retenir est l’importance de suivre des protocoles établis lors de la mise en œuvre d’un plan de traitement. Respecter les délais prescrits, les matériaux recommandés et les procédures minimise le risque de complications et d’échecs jusqu’à ce que le processus de guérison soit complet.
La satisfaction du patient doit être l’objectif principal. L’utilisation du placement guidé d’implants, associée à la méthode de fraisage d’un pilier, est très bénéfique, mais cela nécessite un savoir-faire technique et une sélection rigoureuse des procédures.
De plus, l’expérience du praticien contribue certainement au succès d’un traitement. La technique de superposition avec un composite, en particulier pour des exigences esthétiques élevées dans le secteur antérieur, nécessite une expertise appropriée ainsi qu’une conformité avec toutes les étapes décrites dans la littérature scientifique récente.
Ce cas clinique vous est proposé par Voco.
Retrouvez les autres articles de la marque, en cliquant ici.

Références bibliographiques
• Bittner N. Evaluation of horizontal and vertical buccal ridge dimensional changes after immediate implant placement and immediate temporization with and without bone augmentation procedures: short-term, 1-year results.
A randomized controlled clinical trial. Int J Period Restor Dent. 2020; 40: 83–93.
• Canullo L, Pesce P, Antonacci D, et al. Soft tissue dimensional changes after alveolar ridge preservation using different sealing materials: a systematic review and network meta-analysis.
Clin Oral Investig. 2022; 26: 13–39.
• Gabay E, Katorza A, Zigdon-Giladi H, Horwitz J, Machtei EE. Histological and dimensional changes of the alveolar ridge following tooth extraction when using collagen matrix and collagen-embedded xenogenic bone substitute: a randomized clinical trial.
Clin Implant Dent Relat Res. 2022; 24: 382–390.
• Gold SA, Ferracane JL, da Costa J. Effect of crystallization firing on marginal gap of CAD/CAM fabricated lithium disilicate crowns.
J Prosthodont. 2018; 27: 63–66.
• Jamari J, Ammarullah MI, Santoso G, et al. Adopted walking condition for computational simulation approach on bearing of hip joint prosthesis: Review over the past 30 years.
Heliyon 2022, 8, e12050.
• Khouly I, Strauss FJ, Jung RE, Froum SJ. Effect of alveolar ridge preservation on clinical attachment level at adjacent teeth: A randomized clinical trial.
Clin Implant Dent Relat Res. 2021; 23: 716–725.
• Mastrangelo F, Gastaldi G, Vinci R, et al. Immediate postextractive implants with and without bone graft: 3-year follow-up results from a multicenter controlled randomized trial.
Implant Dent. 2018; 27: 638–645.
• Papadiochou S, Pissiotis AL. Marginal adaptation and CAD/CAM technology: a systematic review of restorative material and fabrication techniques.
J Prosthet Dent. 2018; 119: 545–551.
• Pimenta MA, Frasca LC, Lopes R, Rivaldo E. Evaluation of marginal and internal fit of ceramic and metallic crown copings using x-ray microtomography (micro-CT) Technology.
J Prosthet Dent. 2015; 114: 223–228.
• Yilmaz EÇ, Sadeler R. A literature review on chewing simulation and wear mechanisms of dental biomaterials.
J Bio Tribocorros. 2021; 7: 91.
• Yilmaz EÇ. Investigating the effect of chewing force and an abrasive medium on the wear resistance of composite materials by chewing simulation.
Mech Compos Mater. 2020, 56, 261–268.