Extraction implantation immédiate et déficit osseux en secteur esthétique
Implantologie esthétique Par Jonathan AMAR le 23-10-2023Cas d’extraction implantation immédiate en secteur antérieur, avec un volumineux déficit osseux en peropératoire : 6 ans de suivi.
Ce qui est intéressant dans ce cas clinique c’est la gestion du déficit osseux et la manipulation des tissus pour la gestion du « rose ».
Situation initiale
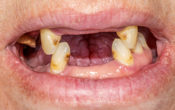
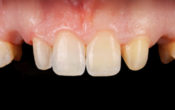
La patiente de 60 ans qui se rend au cabinet se plaint de la mobilité de sa 11 et de sa 21, ainsi que de l’espace entre ses deux dents. Elle ne présente aucun problème de santé générale.
L’examen clinique montre une poche parodontale supérieure à 6 mm et une papille interdentaire « décapitée ». Un charting complet est réalisée et une thérapeutique d’assainissement parodontal est mise en place. Le parodonte est épais et légèrement inflammé.
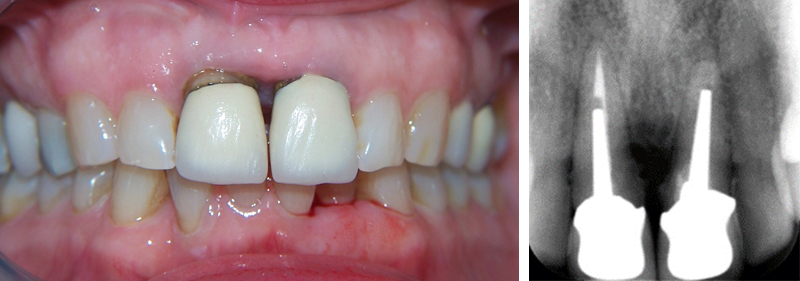
Fig. 01 : situation initiale – mars 2017.
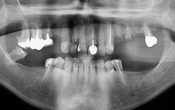
Un cone beam est réalisé pour évaluer les volumes osseux. Celui-ci met en évidence la perte osseuse vestibulaire sur les incisives centrales avec une lésion apicale.
Il est donc prévu d’extraire 11 et 21.
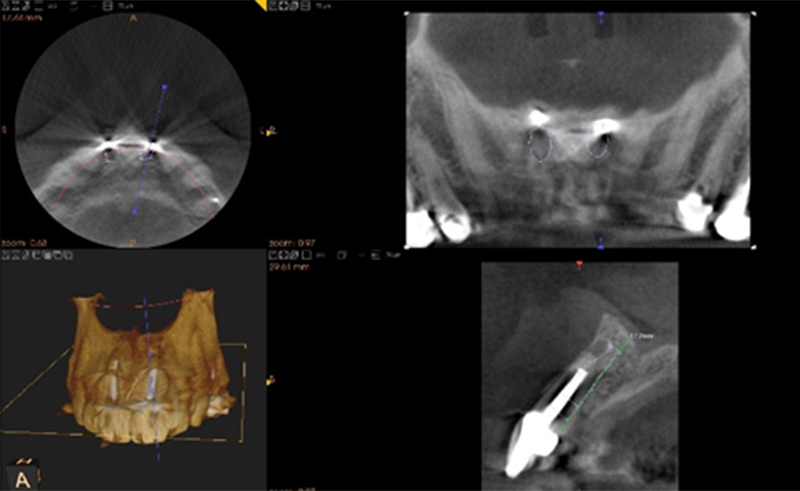
Fig. 02 : scanner préopératoire, la table vestibulaire est résorbée.
Étapes chirurgicales
• Extraction atraumatique de 11 et 21.
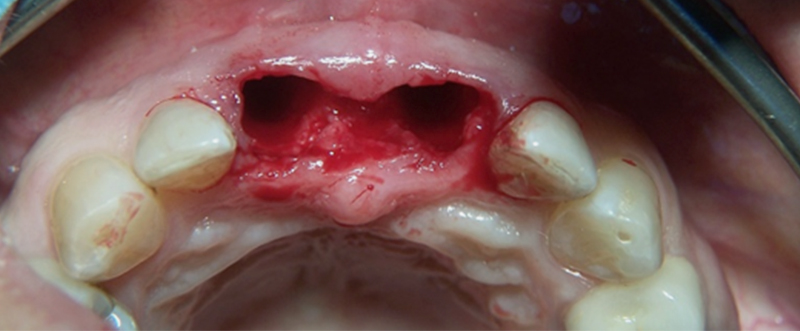
Fig. 03 : extraction atraumatique de 11 et 21.
• Tracé d’incision du lambeau ; le lambeau permettant de suturer et d’obtenir une coaptation des berges gingivales pour une cicatrisation de première intention.
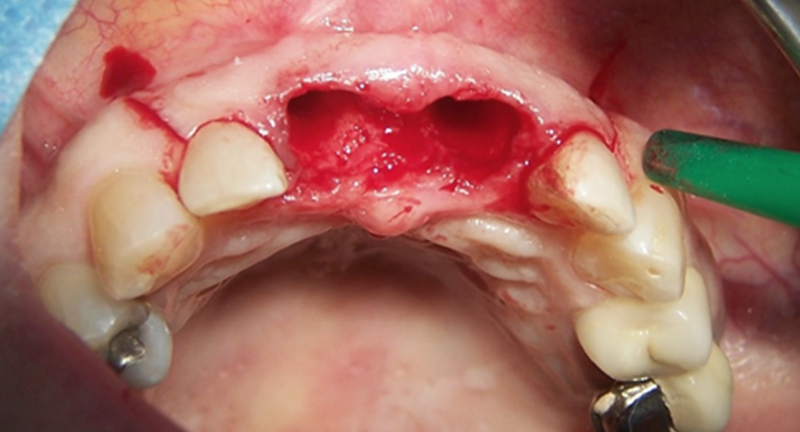 Fig. 04 : tracé d’incision du lambeau.
Fig. 04 : tracé d’incision du lambeau.
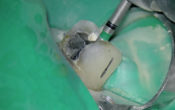
• Mise en évidence du défaut osseux.
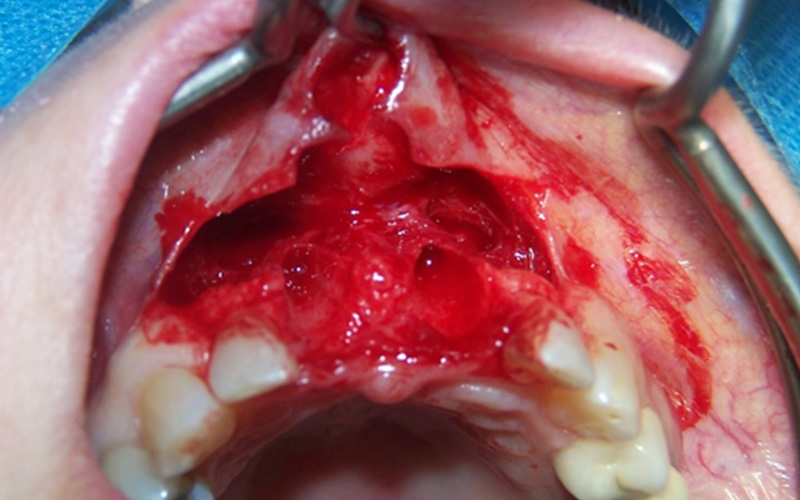
Fig. 05 : mise en évidence du défaut osseux.
• Mise en place immédiate des implants spiralés 3.75/11.5 mm (Alpha Bio Tech), hexagone interne : la stabilisation se fait grâce à la partie apicale et le mur palatin.
• Pose des implants sous le niveau crestal en prévision du remodelage osseux et de la résorption osseuse qui s’en suivent.
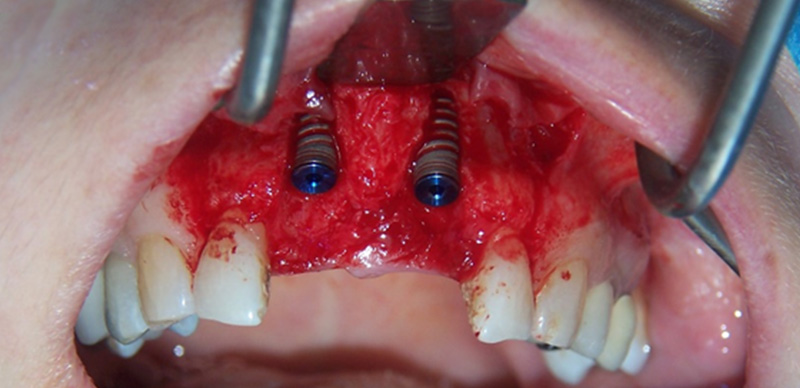
Fig. 06 : mise en place des implants spiralés.
• Comblement osseux péri-implantaire Bio-Oss (Geitlisch®) et stabilisation du greffon par une membrane résorbable pincée.
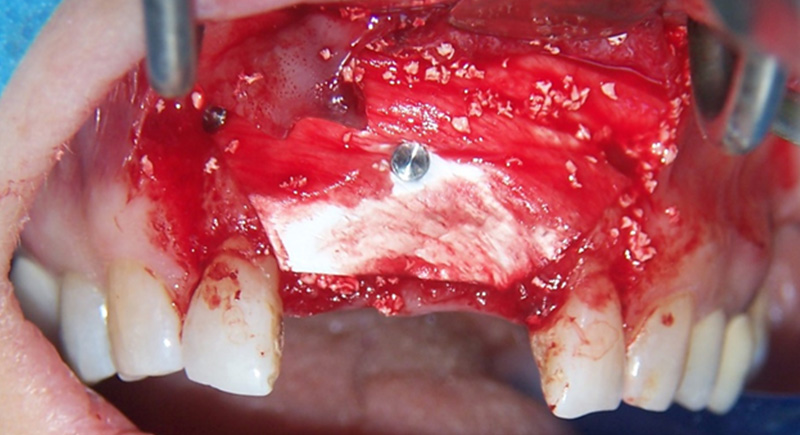
Fig. 07 : comblement osseux péri-implantaire.
• Suture hermétique du site : l’élasticité du lambeau est primordiale car une fois le biomatériaux posé, le volume sous gingival est plus important rendant difficile les sutures étanches.
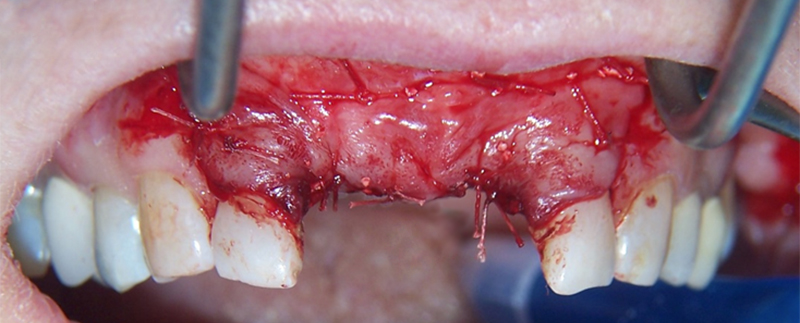
Fig. 08 : sutures hermétiques.
• Radios post-opératoires.
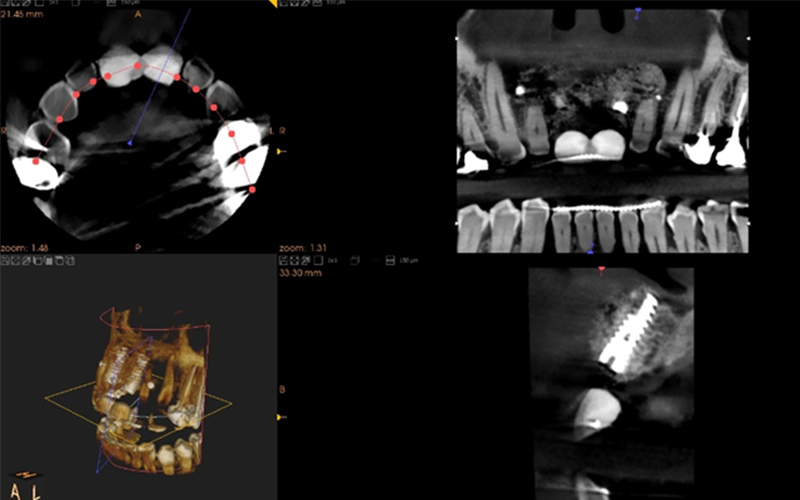
Fig. 09 : radios post-opératoires.
• Temporisation immédiate : le jour de la chirurgie, deux pontiques sont réalisés en résine par isomoulage et collés par un fil de contention aux dents adjacentes.
• Le collage se fait de manière compressive sur la gencive pour préformer la gencive marginale.
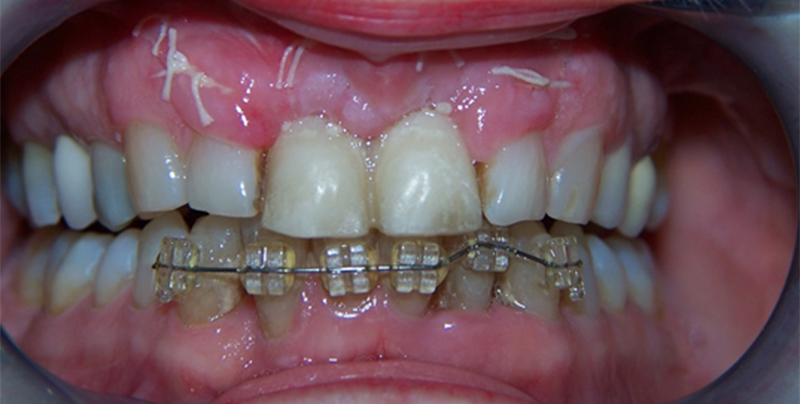
Fig. 10 : 15 jours post-opératoire.
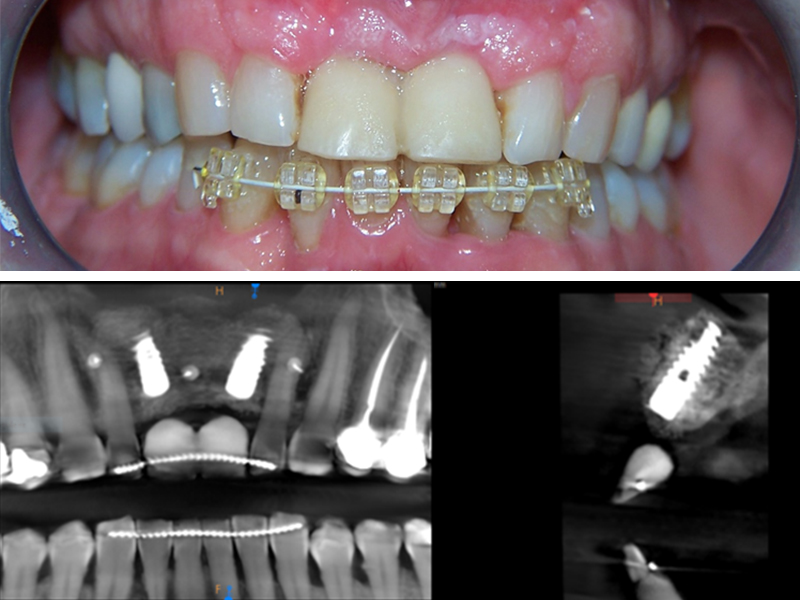
Fig. 11 : contrôle à 6 mois post-opératoire – octobre 2017.
Étapes du traitement prothétique
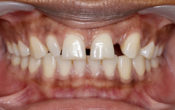
• Début du traitement prothétique 6 mois post-opératoire.
• Dépose des pontiques résine : on peut apercevoir un début de papille interdentaire 11 et 21.
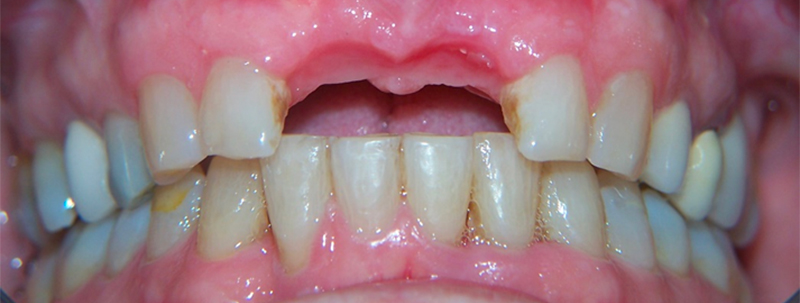
Fig. 12 : dépose des pontiques résine.
• Mise en place du pilier provisoire par punch gingival et prise de l’empreinte (technique “ciel fermé”).
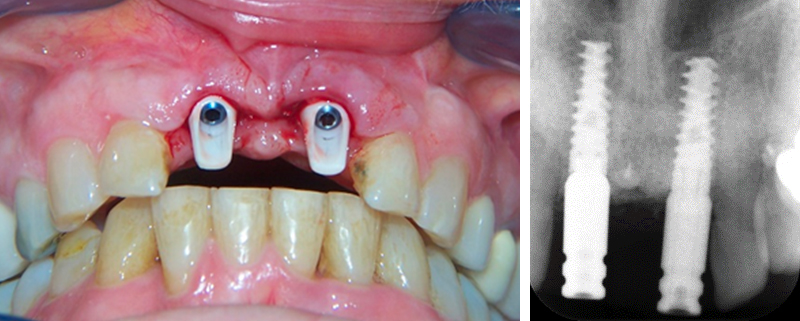
Fig. 13 : mise en place du pilier provisoire.
• Réalisation de couronnes scellées unitaires en céramique sur chape zircone et pillier Zircone (Alpha Bio).
• Mise en place des prothèses d’usage, contrôle radiographique : le jour de la pose, les couronnes sont compressives pour guider la formation de la papille gingivale.
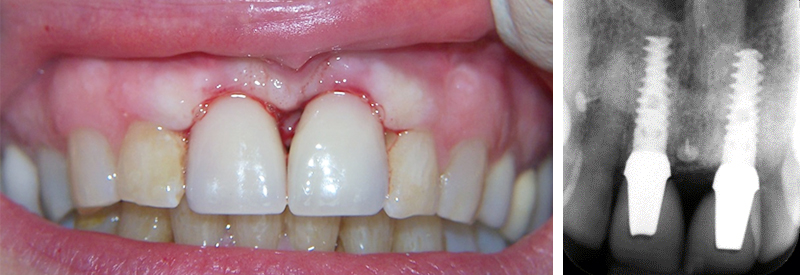
Fig. 14 : mise en place des prothèses d’usage et contrôle radiographique.
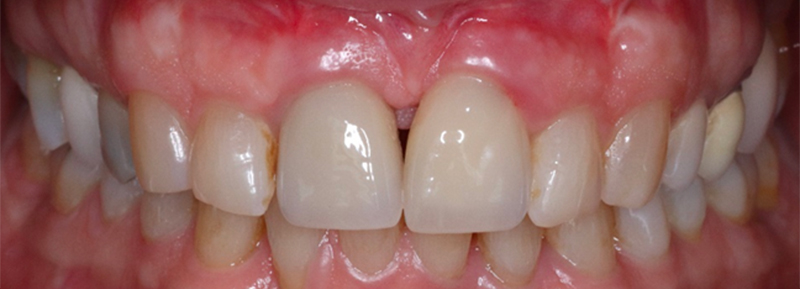
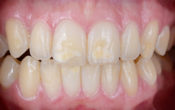
Fig. 15 : contrôle 2 ans post-opératoire.
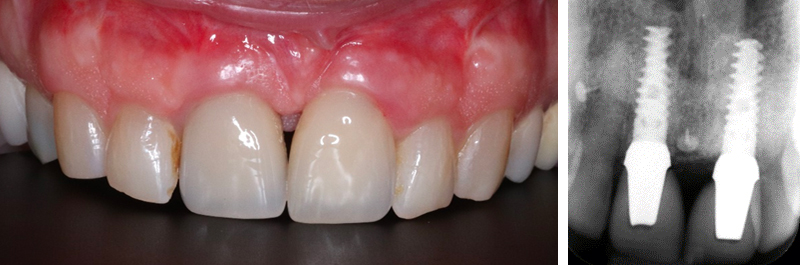
Fig. 16 : contrôle 6 ans post-opératoire.
• Les tissus péri-coronaires sont stables, il n’y a aucune rétraction gingivale.
• D’un point de vue osseux, le niveau crestal est parfaitement stable.
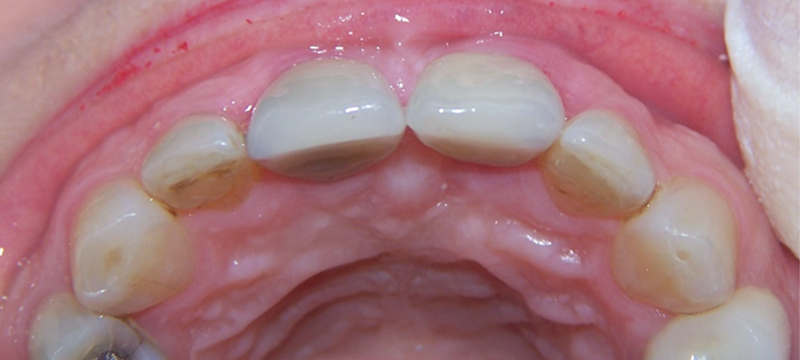
Fig. 17 : vue palatine.
Conclusion
Nous constatons que l’extraction implantation immédiate est un protocole fiable même en cas de défaut osseux important. Certes, la situation peut paraître « cavalière » quant à la décision d’implantation immédiate au vu du défaut osseux et du nombre de spires exposées.
À long terme, un bon maintien des tissus osseux et gingivaux, aussi bien en hauteur qu’en épaisseur.
Les points clefs du succès de ce cas sont :
• La stabilisation du greffon par une membrane pincée.
• Les sutures hermétiques par une élasticité du lambeau adéquate.
• La très bonne stabilité primaire des implants.
• La solution provisoire qui a guidé la cicatrisation gingivale.
Discussion
Voici des points qui permettraient d’apporter encore plus d’esthétique et de stabilité des tissus :
• Apport du PRF (Plasma Rich Fibrine) lors de la phase chirurgicale : son efficacité et ses vertus quant à la potentialisation de la cicatrisation ont été prouvées.

Fig. 18 : Plasma Rich Fibrine.
• Des pontiques collés en résine de laboratoire ou en céramique pour avoir une interface gencive/prothèse la plus lisse possible.
• La phase de couronnes provisoires aurait permis une mise en forme tissulaire et un travail encore plus précis des profils d’émergence.
• Apport d’un greffon conjonctif : le conjonctif enfoui permet une stabilisation du volume gingival vestibulaire et modifie le biotype gingival le rendant plus kératinisé.
Fig. 19 : greffon conjonctif.
• L’utilisation d’un guide chirurgical. Il a permis de poser les implants dans une orientation vestibulo-palatine optimale et par continuité de réaliser des couronnes transvissées. Les études montrent qu’il faut privilégier les restaurations transvissées, notamment pour des soucis de résidus de colle sous-gingivaux.
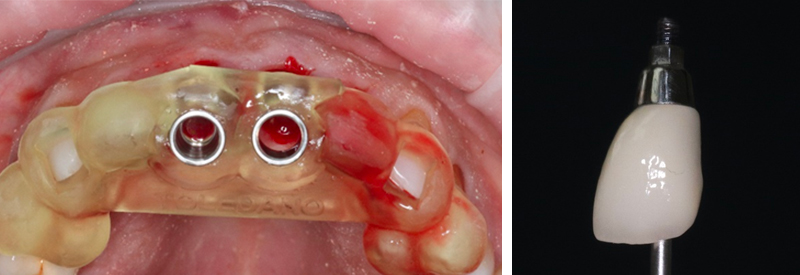
Fig. 20 : guide chirurgical et couronne transvissée.
Cet article vous est proposé par le Dr Jonathan Amar.