Oups, j’ai perforé le plancher ! Et maintenant ?
Endodontie et micro-chirurgie Par Rémy GOMBERT le 28-10-2024Autant jouer franc-jeu dès le départ, je vous partage ici un cas dont je ne suis pas fier. J’ai volontairement fait le choix d’illustrer la gestion d’une perforation du plancher avec une perforation que j’ai moi-même créée.
Les perforations font partie des complications courantes des traitements endodontiques.
Les perforations du plancher pulpaire surviennent généralement pendant la recherche des entrées canalaires et représentent une communication anormale entre l’endodonte et le parodonte.
Le traitement aura pour objectif de rétablir l’étanchéité de l’endodonte et donc d’obturer la perforation avec un matériau hermétique, stable et facile à mettre en place. Cette obturation devra avoir lieu le plus rapidement possible afin d’éviter une complication infectieuse dans la zone.
Présentation du cas
Le patient de 31 ans m’a été adressé pour la prise en charge de la 16.
À la consultation, il rapporte des épisodes de douleurs aiguës en rapport avec cette dent. La palpation vestibulaire est sensible. Les tests de percussion axiale et latérale sont négatifs le jour de la consultation.
Le sondage parodontal est normal sur la 16.
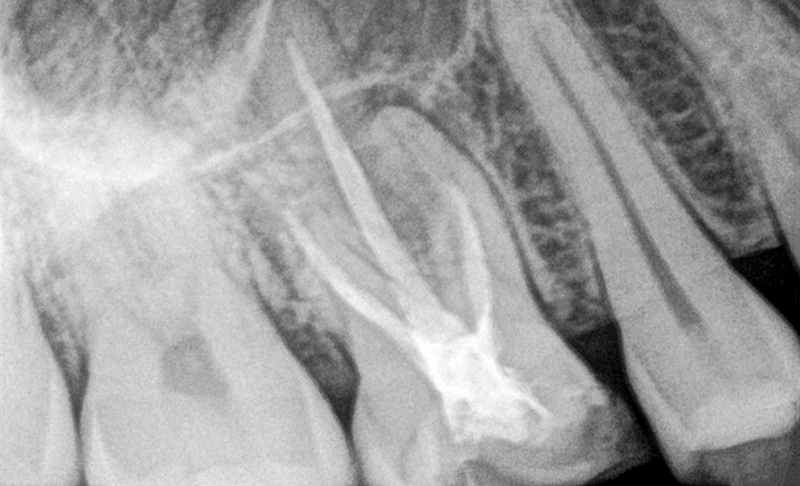
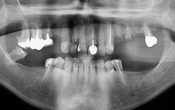
Fig. 01 : cliché 2D pré-opératoire.
L’imagerie 2D montre des lésions apicales sur les racines palatine et mésio-vestibulaire de la 16 ainsi qu’une sous obturation des trois canaux. Un CBCT est réalisé afin de préciser l’anatomie canalaire et la taille des lésions apicales.
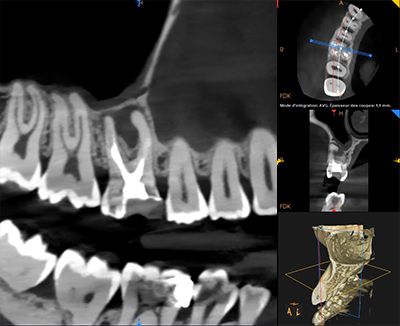

Fig. 02 : radiographie de la situation initiale.
L’imagerie 3D confirme la présence d’une volumineuse LIPOE en rapport avec les racines vestibulaires et celle d’une lésion plus petite au niveau de l’apex de la racine palatine.
Nous pouvons également objectiver la présence d’un MV2 non traité totalement indépendant du MV1.
Stratégie initiale
Après avoir recueilli l’ensemble des informations lors de la consultation, une stratégie de traitement en plusieurs étapes est élaborée :
• Isolation de la dent.
• Dépose du composite et éviction carieuse.
• Désobturation des trois canaux principaux.
• Mise en forme canalaire jusqu’à la longueur de travail dans les canaux principaux.
• Localisation et mise en forme du MV2.
• Irrigation finale (protocole « dent infectée »).
• Obturation canalaire à la biocéramique.
• Obturation coronaire transitoire pour retour chez le correspondant.
Mise en œuvre
Désobturation des canaux
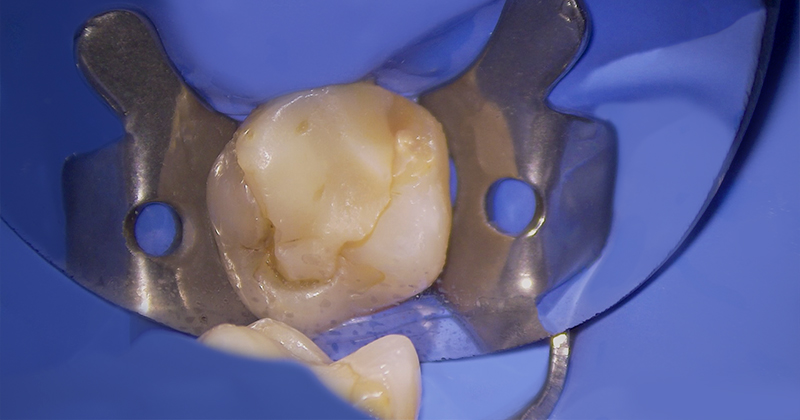
Fig. 03 : situation initiale après isolation de la dent.
Après une anesthésie para-apicale, le champ opératoire est mis en place sur la dent. Le composite présent est entièrement déposé et le tissu carieux sous-jacent est éliminé.
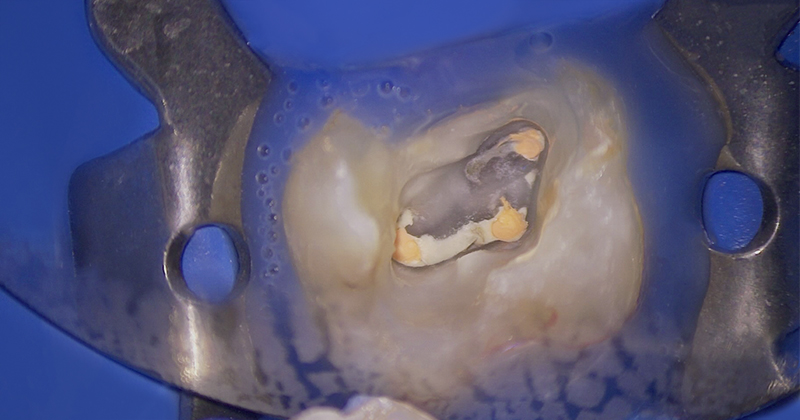
Fig. 04 : situation après dépose du composite occlusal et nettoyage de la cavité d’accès.
Comme vous pouvez le voir sur la photographie, l’entrée des trois canaux principaux est parfaitement visible. Nous pouvons également voir l’emplacement de l’entrée du MV2.
Les canaux principaux ont été désobturés à l’aide de limes de désobturation rotatives, puis de limes manuelles.
Les parties apicales des canaux qui n’avaient pas été mises en forme lors du précédent traitement ont été préparées en rotation continue, après exploration manuelle.

Fig. 05 : situation après désobturation des canaux principaux.
Toujours facilement observable, ce MV2 semble m’inviter. Mais, malheureusement, la première exploration manuelle est infructueuse. La lime ne descend pas dans le canal.
Une contrainte à l’entrée du canal doit probablement empêcher ma lime de descendre. Je décide donc d’éliminer cette contrainte à la fraise. Et c’est la faute !
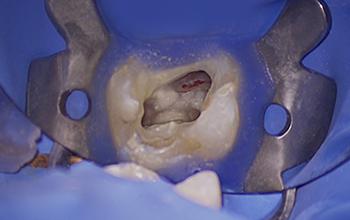
Perforation du plancher
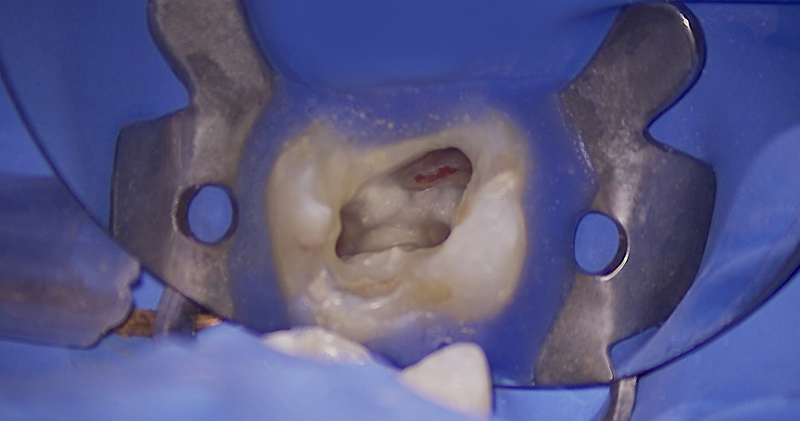
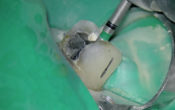
Fig. 06 : je viens de créer une magnifique perforation du plancher…
Comme vous pouvez le voir, je n’ai pas seulement éliminé la contrainte qui empêchait ma lime de progresser dans le canal… À ce stade, je décide de poursuivre la séquence initialement prévue, tout en ajoutant l’étape de la gestion de cette perforation.
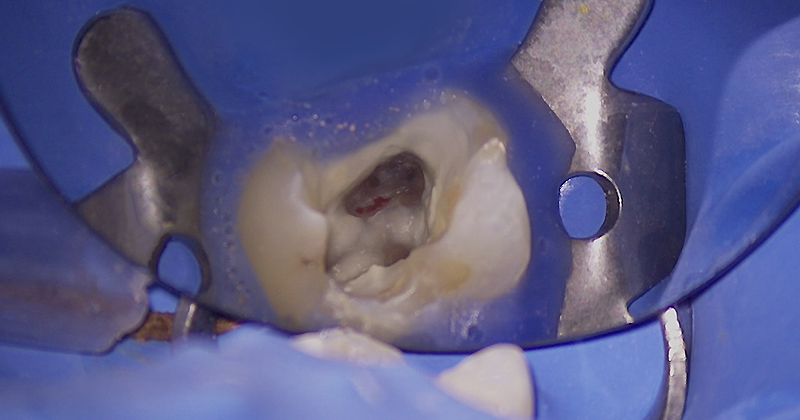
Fig. 07 : visualisation de l’entrée du MV2.
Mon coup de fraise largement trop appuyé a tout de même permis à ma lime de rentrer dans le MV2 sans contrainte. Le MV2 est mis en forme jusqu’à la longueur de travail.
Les cônes de Gutta sont ensuite essayés et validés radiographiquement.
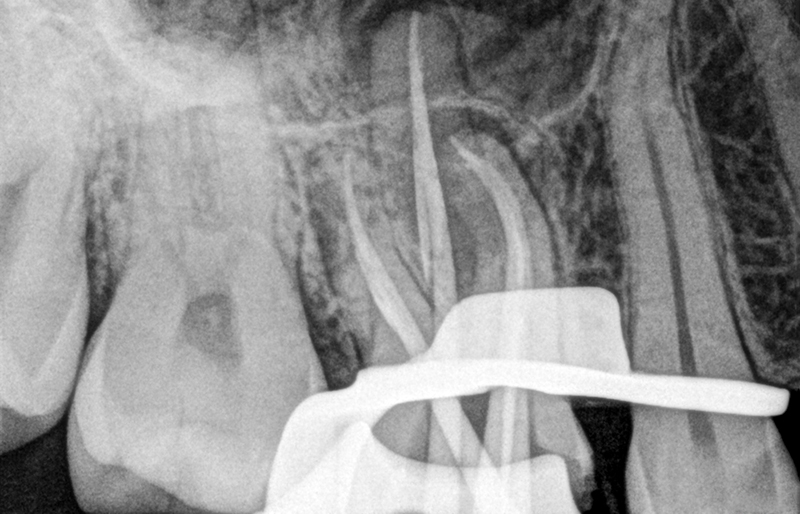
Fig. 08 : radiographie cônes de Gutta en place.
L’étape d’irrigation finale est réalisée selon le protocole « dent infectée » que j’ai mis en place au cabinet. Pour chaque canal :
• Acide citrique 20%.
• Hypochlorite de sodium 5%.
• Rinçage au sérum physiologique.
• Chlorhexidine 2%.
• Rinçage au sérum physiologique.
À l’exception du sérum physiologique, tous les irrigants ont été activés par le passage d’une lime d’activation ultrasonique dans chaque canal.
Pendant cette étape, la perforation est protégée par une couche de téflon.
Après séchage, les quatre canaux sont obturés avec un cône de Gutta et un ciment biocéramique. La perforation est ensuite obturée par la mise en place d’une biocéramique Putty.
Sachant que la racine MV ne serait pas utilisée pour un éventuel ancrage, j’ai décidé de remplir entièrement le trou laissé par mon coup de fraise avec la biocéramique Putty en recouvrant les entrées des canaux.
La biocéramique est simplement foulée sur le plancher. La perforation étant de petite étendue, la mise en place d’une matrice de collagène résorbable pour éviter la fusée de matériau n’a pas été nécessaire.
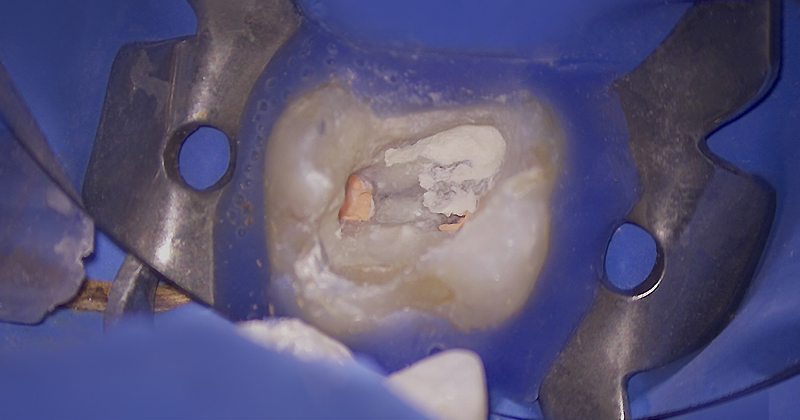
Fig. 09 : situation après obturation canalaire et obturation de la perforation du plancher.
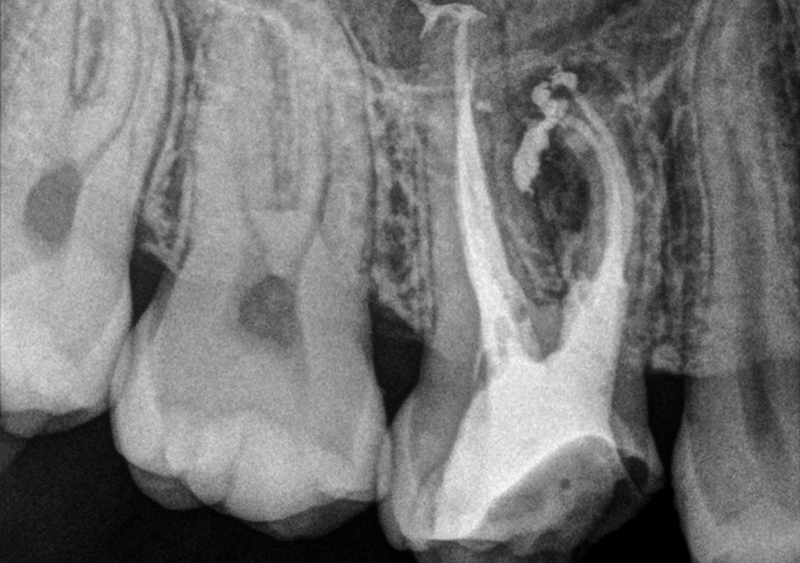
Fig. 10 : radiographie post-opératoire immédiate.
L’obturation coronaire transitoire est réalisée en résine composite et le patient est renvoyé vers le correspondant pour la suite du traitement.
Suivi
Le patient est revu 6 mois plus tard en consultation de contrôle. La prothèse d’usage a été réalisée par le correspondant sur ma recommandation pour assurer l’étanchéité coronaire.
Le patient ne décrit aucun épisode douloureux depuis l’intervention. L’examen clinique est normal. La palpation vestibulaire n’est pas douloureuse. Les tests de percussions et de morsure sont négatifs, et le sondage parodontal est normal.
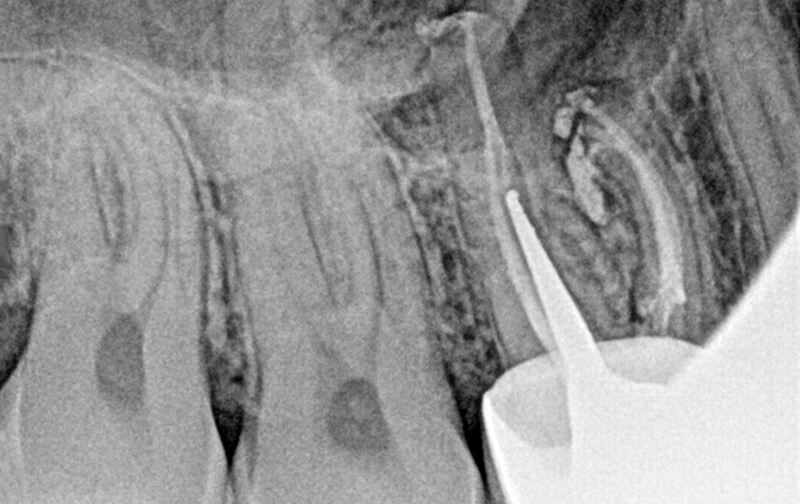
Fig. 11 : cliché de contrôle à 6 mois post-opératoire.
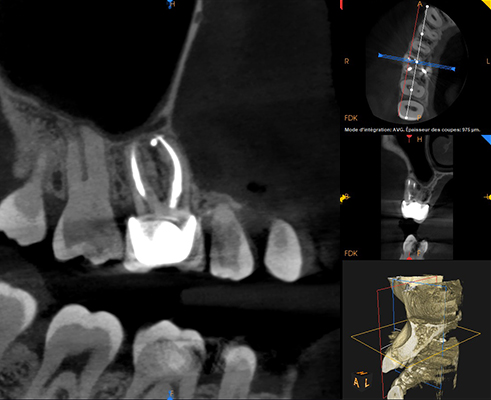
Fig. 12 : coupe montrant la cicatrisation de la lésion sur les racines vestibulaires.
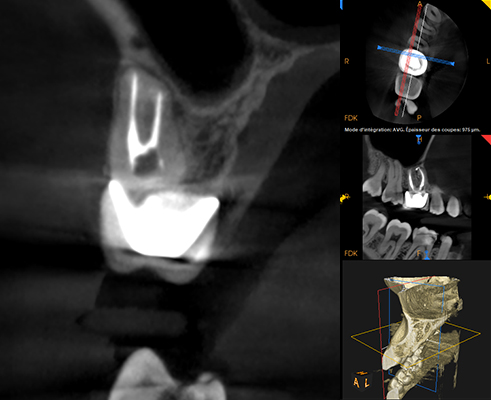
Fig. 13 : coupe de la racine mésio-vestibulaire.
Le contrôle radiographique montre une cicatrisation des lésions apicales. À ce stade, le retraitement est un succès même si cette dent doit être monitorée plus longtemps afin de vérifier l’absence de complication.
Conclusion
Le pronostic d’une perforation du plancher est inversement proportionnel à sa taille et à son ancienneté. Il est donc important pour tout praticien réalisant un traitement endodontique de savoir prendre en charge une telle complication dans le but de pouvoir obturer rapidement la perforation au cours de la même séance.
Les ciments biocéramiques sont le matériau de choix pour obturer facilement une perforation. Ces ciments ont une grande capacité d’adhésion et une bonne stabilité dans le temps. La consistance « Putty » rend leur mise en place simple et reproductible. D’un point de vue biologique, leur biocompatibilité et leur bioactivité permettent une bonne cicatrisation des tissus parodontaux à leur contact.
« Je ne perds jamais, soit je gagne, soit j’apprends » disait Nelson Mandela.
Ces mésaventures sont toujours l’occasion d’une remise en question après le départ du patient. L’erreur aurait pu amplement être évitée dans ce cas. Le fait d’utiliser une fraise diamantée pour supprimer les contraintes à l’entrée du canal mésio-vestibulaire était un choix particulièrement imprudent.
Ce cas m’a appris que nos performances peuvent être affectées par beaucoup de facteurs indépendants de nos compétences ou de notre expérience. Ici en l’occurrence une « fatigue de jeune papa » accumulée depuis plusieurs jours.
Ce cas m’a également amené une grosse dose d’humilité. La fatigue n’est pas seule responsable. Le fait que l’emplacement du MV2 était facilement observable dès le départ m’a probablement conduit à un certain relâchement.
Depuis, mon approche a été modifiée en intégrant mon état physique et mental dans l’approche des cas et la vigilance dont je fais preuve. J’ai encore beaucoup de points à améliorer dans ce domaine !
Cet article a été écrit par le Dr Dr Rémy Gombert.