Régénération osseuse guidée à l’aide d’une grille en titane
Implantologie - Greffes osseuses Par Benjamin ATTUIL le 30-09-2020Introduction
La réhabilitation du secteur antérieur maxillaire est toujours synonyme de défi. Et d’autant plus lorsque le patient présente un sourire gingival et des défauts ostéo-muqueux importants à reconstruire. De nombreuses problématiques se posent alors ; la sélection des dents à extraire et celles à conserver, le choix de la technique de reconstruction osseuse, le type de temporisation, le type d’aménagement muqueux.
Autant de questions et de réflexions que peuvent donner le cas clinique que je propose de vous présenter.
Présentation du cas
Anamnèse – motif / Motif de la consultation
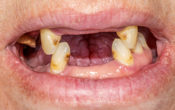
Patiente de 61 ans se présente à la consultation, en bonne santé générale mais avec un diabète équilibré, sans allergie et non fumeuse. Elle souhaite trouver une solution esthétique et fonctionnelle à la récession gingivale sur 21 laissant apparaître sa racine grisée, et au trou noir sous le bridge au niveau de 22.
Une greffe gingivale aurait été réalisée par son précédent chirurgien-dentiste sans succès.
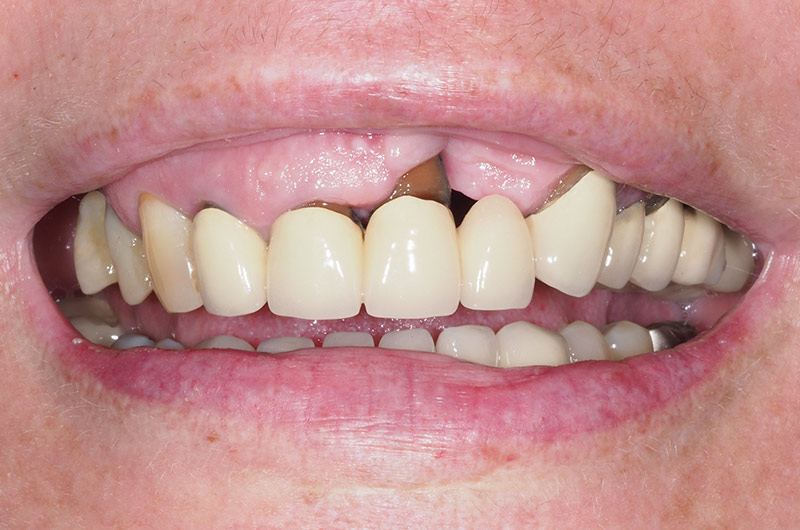
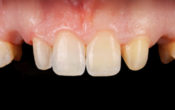
Fig. 01 : situation initiale avec sourire gingivale large.
Examen clinique et radiologique
La patiente, très souriante, présente une ligne du sourire très haute (fig. 01) laissant apparaître plus de 2mm de gencive marginale en sourire forcé, classe 1 dans la classification de Liébart et coll. de 2004(1). Ce sourire gingival transforme instantanément notre cas complexe en un véritable challenge esthétique.
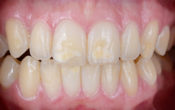
L’examen clinique (fig. 02 et 03) et radiologique (fig. 04 et 05) révèle un parodonte épais mais affaiblit avec des pertes d’attaches modérées à sévères généralisées, stade 4 grade B de la nouvelle classification des maladies parodontales.
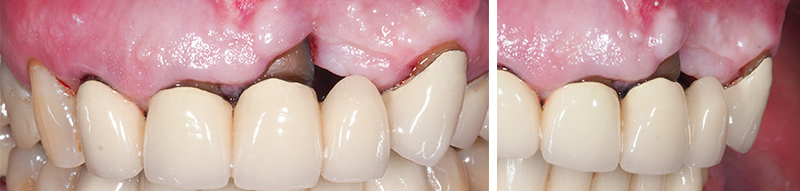
Fig. 02 et 03 : examen clinique.
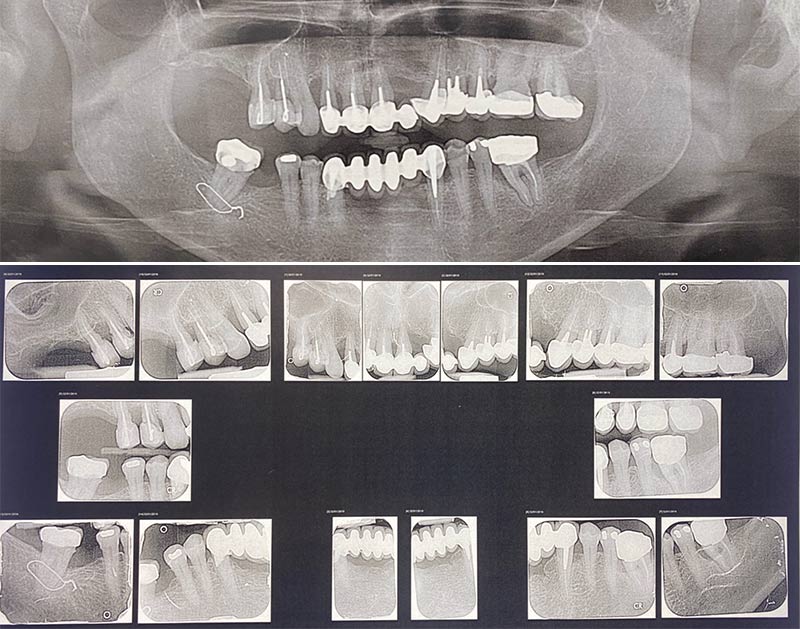
Fig. 04 et 05 : examen radiologique.
La patiente est porteuse d’un bridge conventionnel céramo-métallique de 12 à 22 avec la 22 en extension distale, la 23 est couronnée. On observe la perte de la papille inter-incisive et la visibilité les liserés métalliques sur 12-11-21 et 23.
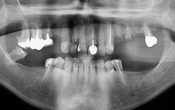
L’examen radiologique révèle une perte osseuse verticale jusqu’au tiers apicale de 21 et un défaut mixte vertical et horizontal en 22 (fig. 06).
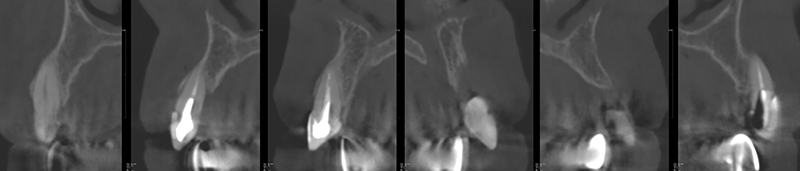
Fig. 06 : scanner pré-opératoire.
Les dents 12-11 et 23 ont un pronostic discutable à long terme mais nous permettront d’avoir une solution de temporisation prothétique non compressive sur la reconstruction osseuse du site 21-22.
Les pics osseux en mésial de 11 et 23 seront nos objectifs et limites de notre reconstruction osseuse.
Plan de traitement
Nous décidons avec la patiente dans un premier temps de réaliser un assainissement parodontal global, d’extraire la 11 et de réaliser une régénération osseuse guidée à l’aide d’une grille en titane. La temporisation de la greffe sera réalisée par un bridge provisoire dento-porté de 2nde génération. À l’issu des neuf mois de cicatrisation, la grille a été déposée et les implants sont posés à l’aide d’un guide chirurgical conventionnel. Enfin, comme lors de toute reconstruction osseuse de gros volume, un aménagement muqueux sera à réaliser afin de replacer et augmenter les tissus mous.
Choix chirurgical
Plusieurs techniques chirurgicales sont à notre disposition pour reconstruire ce type de défaut osseux : la greffe d’apposition pure (par bloc autogène ou allogénique), la technique de la lame corticale autogène mise à distance et comblée à l’os particulaire (technique Khoury), la régénération osseuse guidée à l’aide d’une membrane non résorbable renforcée en titane pinsée (sausage technique, Urban) et la régénération osseuse guidée à l’aide d’une grille en titane.
La greffe d’apposition pure est de plus en plus remise en question par son manque de prédictibilité en terme de résorption qui peut être très aléatoire dans le temps. Jemt et Lekholm observent jusqu’à 50% de résorption vestibulaire des greffons autogènes(2).
Quant aux greffons allogéniques, Aslan et Coll. décrivent 5.39% de résorption du greffon(3) alors que Lumetti et Coll. relèvent jusqu’à 46% de résorption(4). Enfin, les reconstructions verticales sont les plus sujettes au remodelage(5).
Ces résorptions sont certainement dues à des problèmes de revascularisation du greffon. Pour limiter cet effet, Khoury propose de transfixer des lames corticales autogène d’origine rétro-molaire à distance du défaut osseux et de remplir l’espace créée par de l’os particulaire autogène(6).
Cette technique très prédictible s’impose en gold standard(7). Mais elle nécessite un second site opératoire de prélèvement ramique (ou latéro/rétro-molaire). De plus, pour ce type de défaut transfixiant, la technique par coffrage 3D avec une lame vestibulaire et une lame palatine requiert un très haut niveau de technicité.
La régénération osseuse guidée stabilisée par une membrane non résorbable armée en titane est également une technique très prédictible et très bien documentée. Mais les membranes non résorbables renforcées en titane sont particulièrement sujettes aux infections en cas d’exposition, et dont la gestion peut s’avérer périlleuse.
Notre choix s’est porté sur une régénération osseuse guidée, à l’aide d’os xénogène (Biooss, Geistlich), mélangé à du A-PRF liquide pour obtenir la consistance stickybone, d’une grille en titane (IPP-Pharma) pinsée pour maintenir le volume créé et d’une membrane de collagène résorbable pour éviter l’invagination épithéliale de la greffe. Les avantages de cette technique sont nombreux.
Le second site opératoire n’est pas obligatoire. Il est souvent possible de scraper de l’os autogène sur site, notamment au niveau de l’épine nasale.
La littérature décrit des gains osseux moyens de 4,3mm en horizontal et 8,1mm en vertical(8), ce qui en fait une technique de choix pour les grosses reconstructions.
Sur ce type de greffe, les expositions ne sont pas rares, mais leur gestion est simplifiée comparé à l’utilisation d’une membrane non résorbable armée titane. Rasia-dal-Polo et coll. dans une revue systématique de la littérature décrivent un taux moyen d’exposition de 16,1% mais dont seulement 20% des cas exposés nécessitent une dépose précoce de la grille(9).
En effet, les membranes armées titane ont haut risque d’infection à l’exposition, et nécessite souvent une dépose, qui peut compromettre le volume greffé gagné (surtout si la membrane est déposée avant deux mois).
Les grilles titanes quant à elles, s’infectent peu à l’exposition, et peuvent rester en bouche malgré l’exposition. Il est aussi possible de simplement fraiser la partie exposée sans compromettre le reste de la greffe.
Chronologie du traitement
Nous procédons en premier lieu à un assainissement global de la cavité buccale par un détartrage surfaçage.
Puis nous réalisons la dépose du bridge 12 à 23 (fig. 07), l’extraction de 21 (fig. 08), la reprise de préparation des dents 12-11-23, l’empreinte pour le bridge transitoire de seconde génération (fig. 09), et la pose d’un bridge provisoire de première génération en technique directe.

Fig. 07 : dépose des restaurations prothétiques 12 à 23.
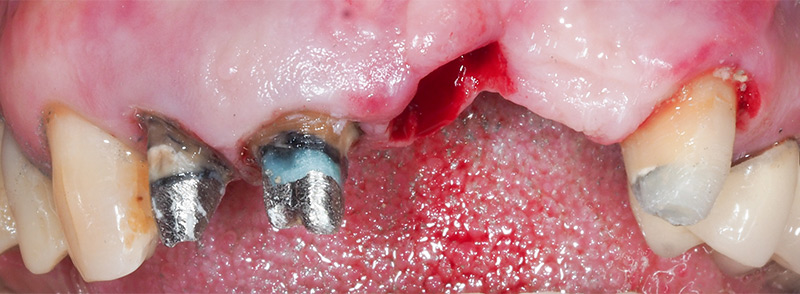
Fig. 08 : extraction de 21.

Fig. 09 : cicatrisation du site d’extraction de 21.
La reconstruction osseuse est réalisée 6 à 8 semaines après l’extraction, le temps de la cicatrisation muqueuse afin de gagner de la hauteur en gencive kératinisée sur le site de 21.
Après anesthésie et dépose du bridge provisoire (fig. 10), nous levons un lambeau de pleine épaisseur de 12 à 23 avec deux décharges verticales trapézoïdales (fig. 11). En vestibulaire, le lambeau est décollé jusqu’à l’épine nasale découvrant une large concavité vestibulaire et un défaut osseux transfixiant en site de 21 (fig. 12). Un lambeau palatin est décollé et laisse percevoir un canal incisif large et situé en partie sur le futur trajet implantaire. Il sera cureté et comblé (fig. 13).
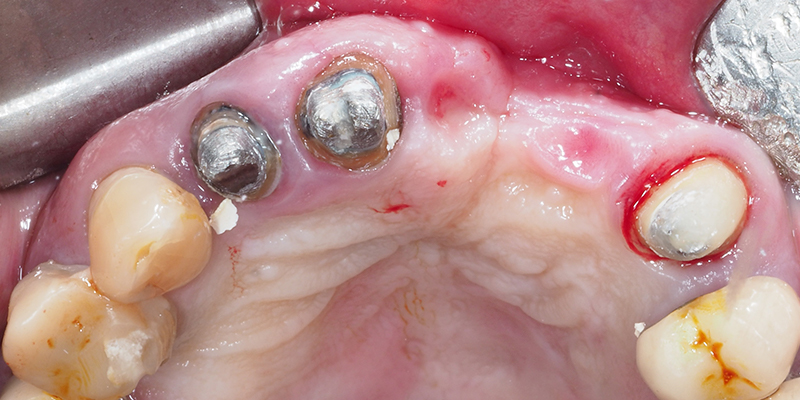
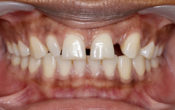
Fig. 10 : vue occlusale pré-opératoire.
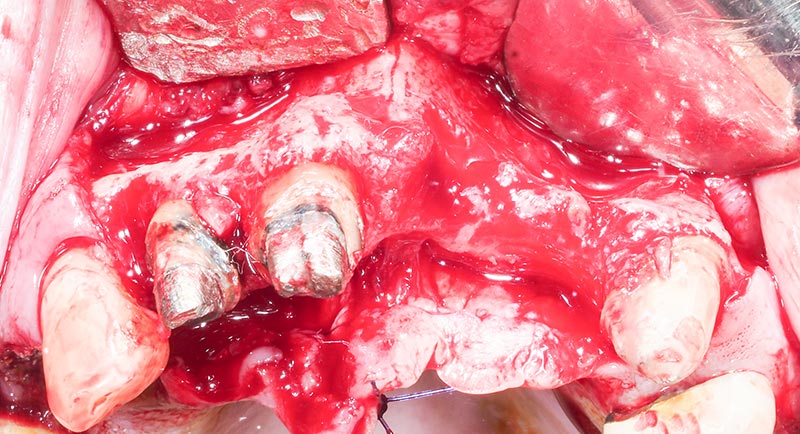
Fig. 11 : lambeau de pleine épaisseur de 12 à 23.
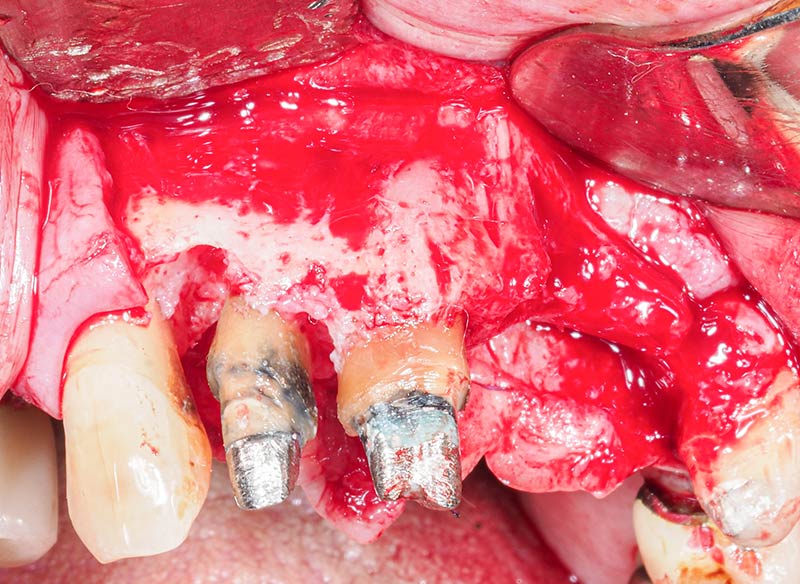
Fig. 12 : visibilité des défauts intra-osseux en 12 et transfixiant en 21.
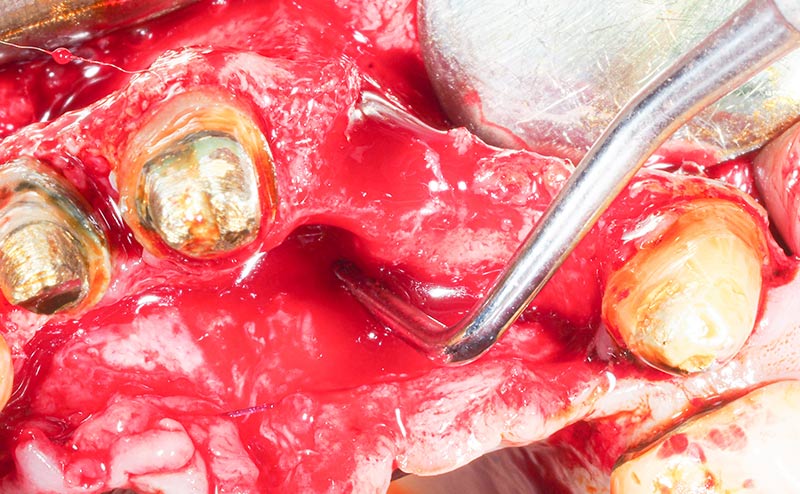
Fig. 13 : curetage du canal incisif sur le trajet du futur positionnement implantaire.
En site secteur 1, nous prenons conscience du pronostic à long terme réservé de la dent 12 qui présente une mobilité, une lésion infra-osseuse et une racine courte. Ce site implantaire est assez défavorable en l’état avec une forte concavité vestibulaire au-delà de la racine.
Nous décidons alors en per-opératoire d’améliorer ce site implantaire en vue d’une future implantation potentielle.
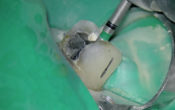
Une première grille en titane est façonnée sur site de 21-22 et pinsée en palatin (fig. 14).
Le canal incisif, le défaut osseux et toute la concavité vestibulaire sont comblés à l’aide d’os xénogène (Biooss) mélangé à du A-PRF liquide. La consistance stickybone obtenue permet de faciliter le comblement du défaut par apport successif de « lamelle » osseuse (fig. 15-16-17).
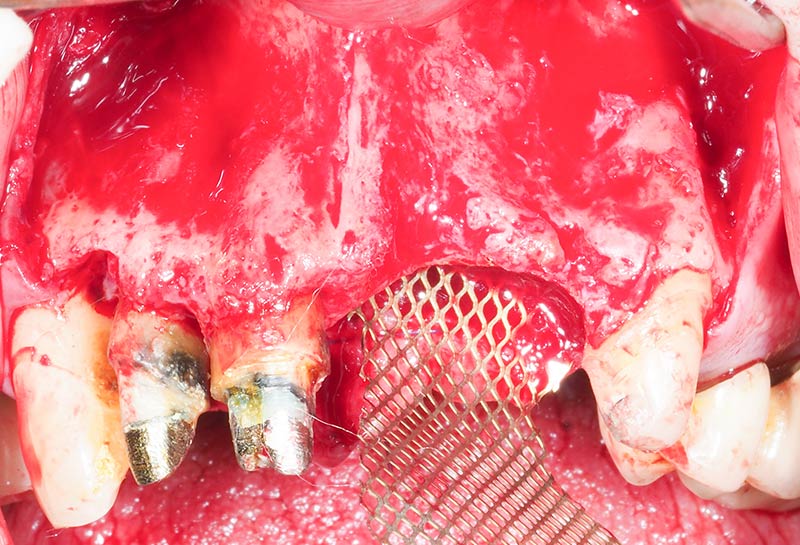
Fig. 14 : stabilisation en palatin par des pins de la grille titane façonnée.
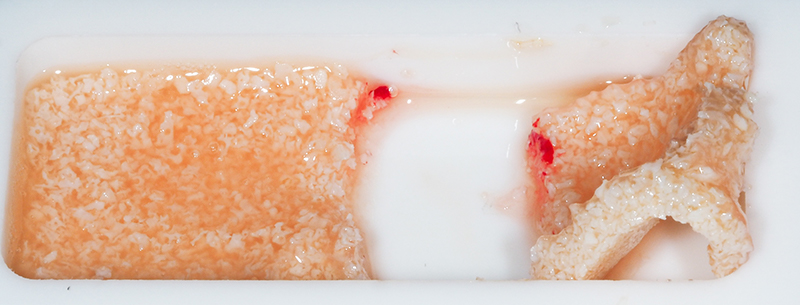
Fig. 15 : réalisation d’un stickybone d’origine xénogène (BioOss + A-PRF liquide).

Fig. 16 : comblement du défaut osseux en 21-22, vue vestibulaire.
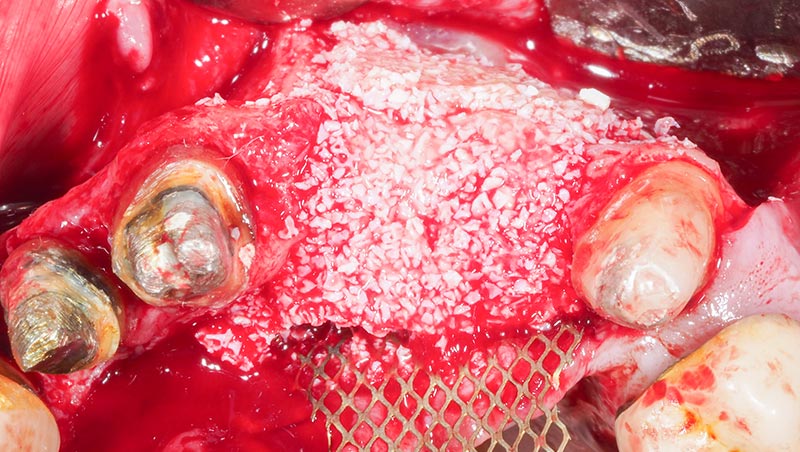
Fig. 17 : comblement du défaut osseux en 21-22, vue occlusale.
À défaut d’apporter un réel intérêt biologique dans les greffes osseuses, cette consistance stickybone permet en tous les cas de gagner en facilité d’exécution.
La grille en titane est alors rabattue en vestibulaire et stabilisée par des pins apicaux (fig.18). Il est important que la grille compacte bien le comblement et que l’ensemble soit bien rigide.
La lésion infra-osseuse de 12 et sa concavité vestibulaire sont également comblée et stabilisée à l’aide d’une seconde grille titane (fig.19).
À ce stade, il est indispensable de vérifier quelques critères de réussite :
• la grille doit se trouver à distance des dents,
• les bords de la grille doivent être « lissés » sur l’os et non saillants,
• les pins doivent parfaitement stabiliser et maintenir le volume.
Or, en regard de la 13, les limites du lambeau ne nous permettent pas de pinser parfaitement la grille en cervicale, au risque d’entraîner une fracture radiculaire de 13 (fig. 20 et 21).
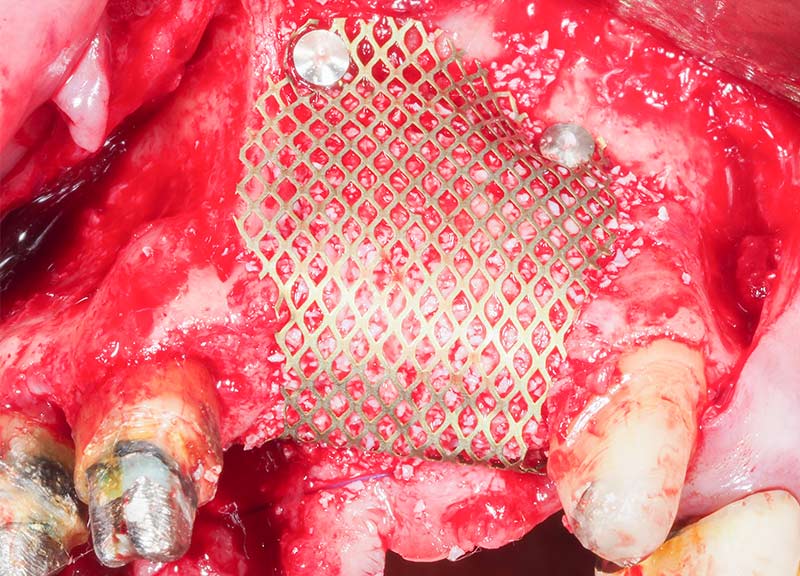
Fig. 18 : stabilisation de la grille titane en vestibulaire par des pins apicaux.
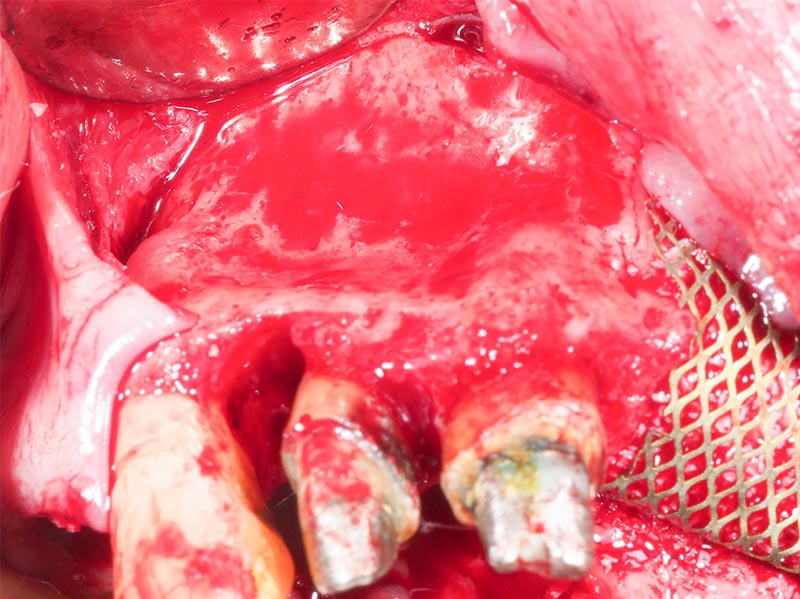
Fig. 19 : mise en évidence de la lésion infra-osseuse de 12 et de la forte concavité vestibulaire.
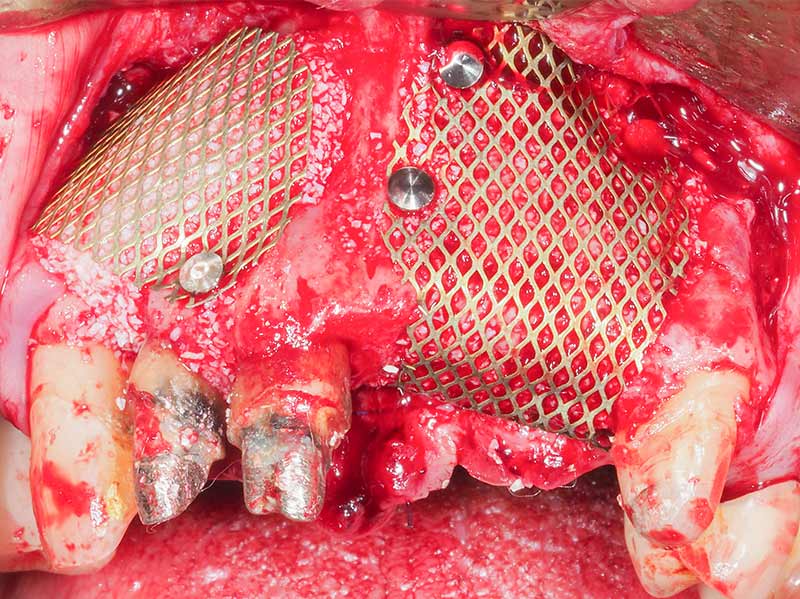
Fig. 20 : reconstruction des secteurs 1 et 2, vue vestibulaire. La grille n’est pas stabilisée en site de 13.
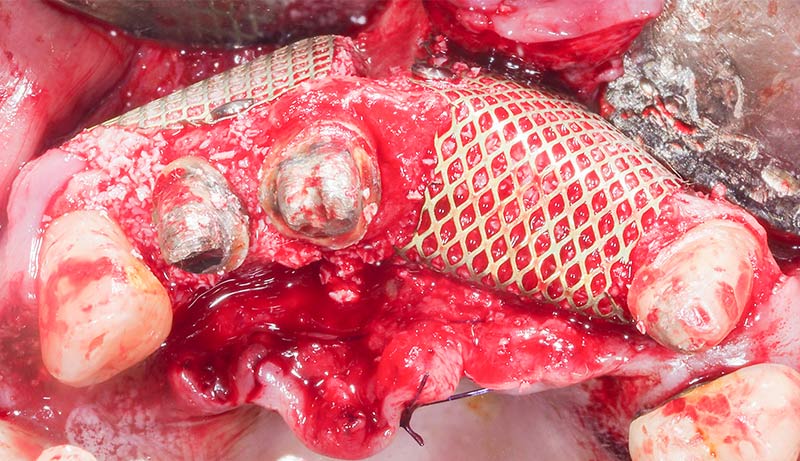
Fig. 21 : reconstruction des secteurs 1 et 2, vue occlusale.
Les reconstruction osseuses sont ensuite recouverte de membranes de collagène résorbables (Biogide) afin d’éviter une invagination des cellules épithéliales et des fibroblastes (fig. 22). Puis nous recouvrons le tout par des membranes de A-PRF dont l’intérêt semble être démontré pour favoriser la cicatrisation muqueuse (fig. 23).
Une incision périostée est réalisée dans le fond du vestibule afin que le lambeau gagne en laxité et puisse recouvrir le site sans tension.
Les points de sutures en U apicaux sont d’abord réalisés pour bloquer les tensions musculaires puis des points de fermeture discontinus sont positionnés au niveau des décharges verticales, en intrasulculaire et crestal (fig. 24-25).
Enfin, le bridge provisoire de seconde génération est posé (fig. 26).
Les conseils post-opératoire classiques sont donnés.
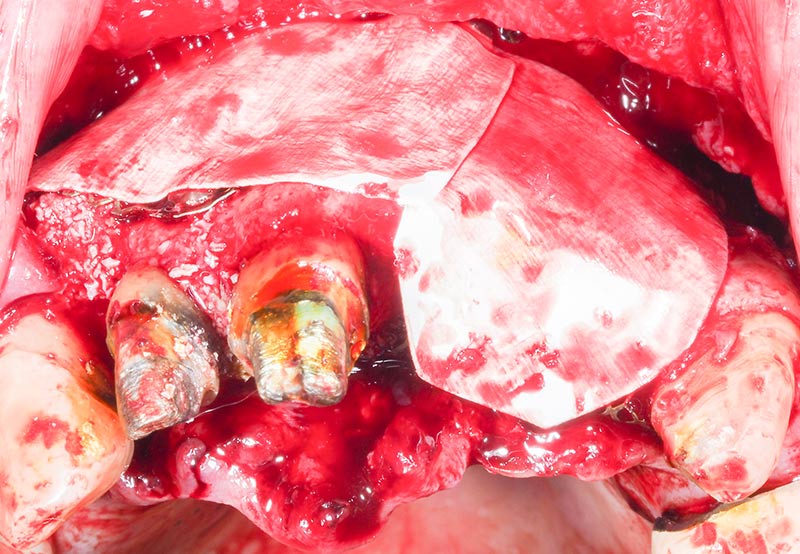
Fig. 22 : mise en place des membranes résorbables (Biogide).
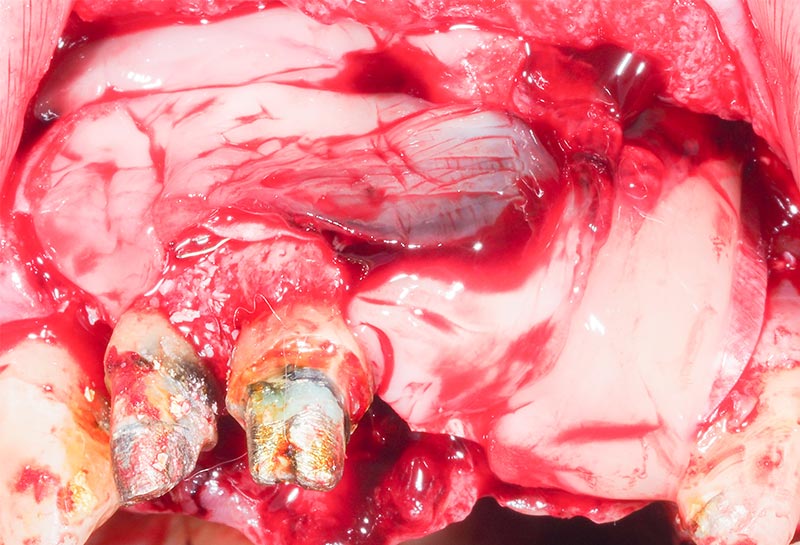
Fig. 23 : couverture par des membranes de A-PRF.
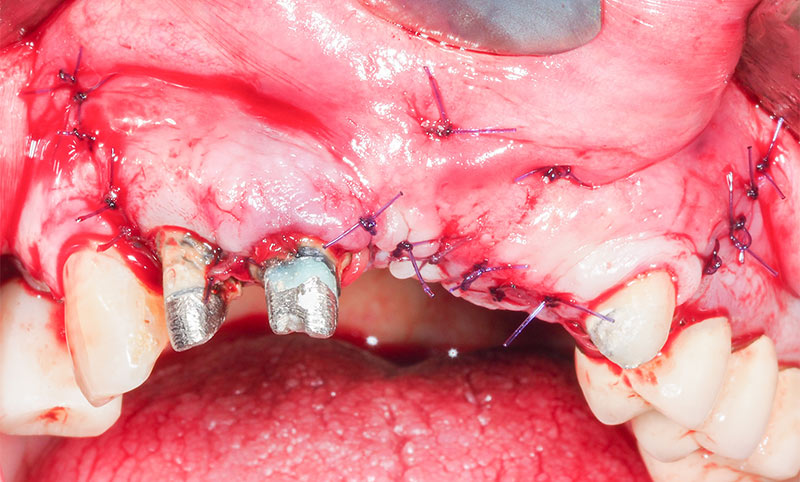
Fig. 24 : points de sutures en U apicaux et des points de fermeture discontinus.
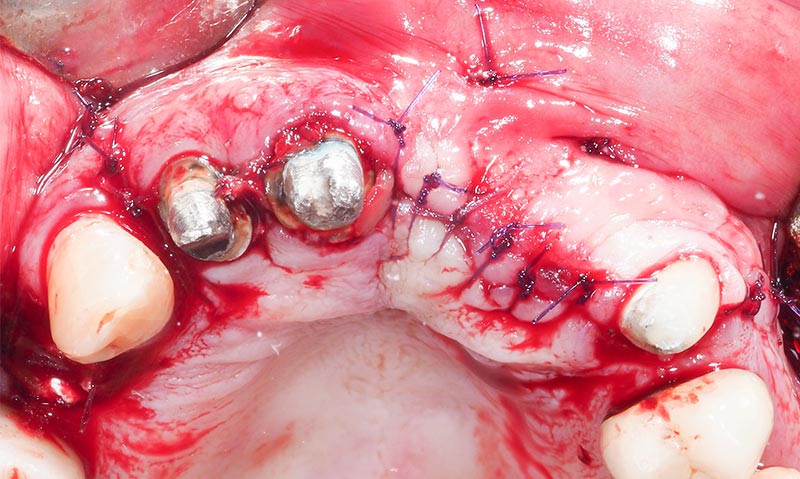
Fig. 25 : situation post-opératoire, vue occlusale.
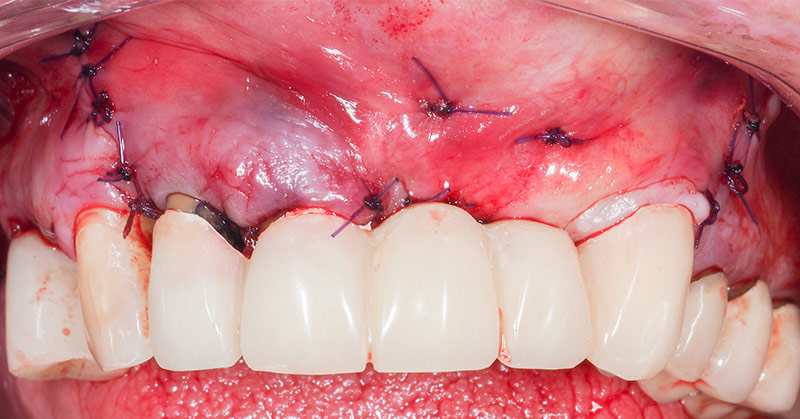
Fig. 26 : situation post-opératoire avec pose du bridge provisoire.
Le retrait des sutures s’effectue à deux semaines post-opératoire (fig. 27).
La patiente ne s’est pas particulièrement plainte de douleur ou d’œdeme.

Fig. 27 : dépose des sutures à J-14.
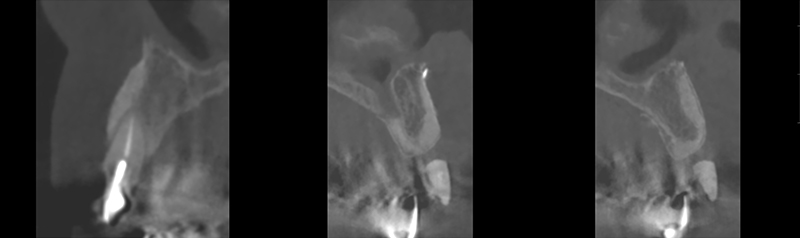
Fig. 28 : examen radiologique 3D post- opératoire en site de 12-21-22.
Lors du contrôle à 4 semaines, un léger début d’exposition s’opère justement sur le site de 13, à l’endroit exact où la grille n’avait pu être stabilisée par un pins (fig. 29).
Les bords saillants de la grille inflammaient alors la muqueuse qui était sensible à la palpation. C’est la raison pour laquelle nous décidons de simplement fraiser ces bords et de re-suturer avec des points en U permettant une coaptation des berges conjonctif contre conjonctif (fig. 30).
La cicatrisation s’est ensuite parfaitement déroulée (fig. 31-32).
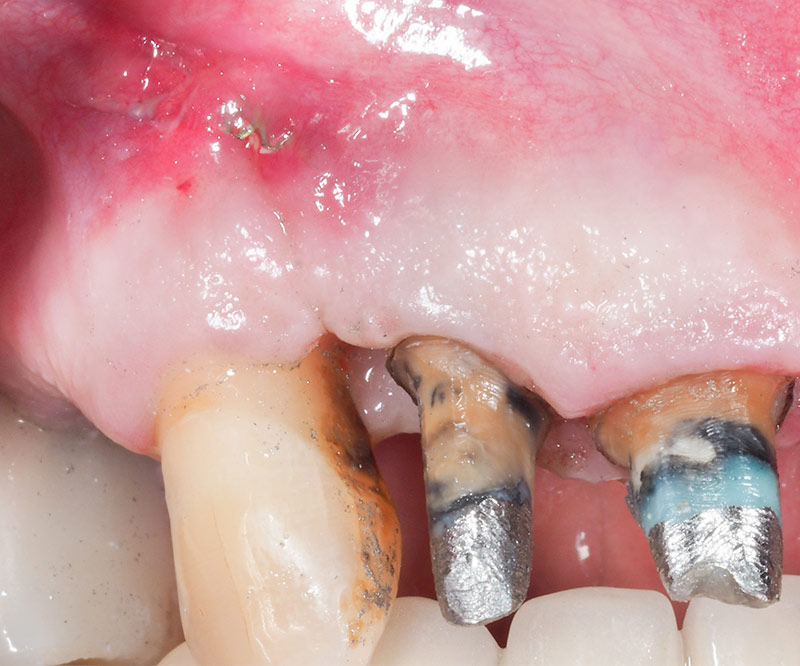
Fig. 29 : léger début d’exposition sur site de 13, non infectée mais sensible à la palpation.
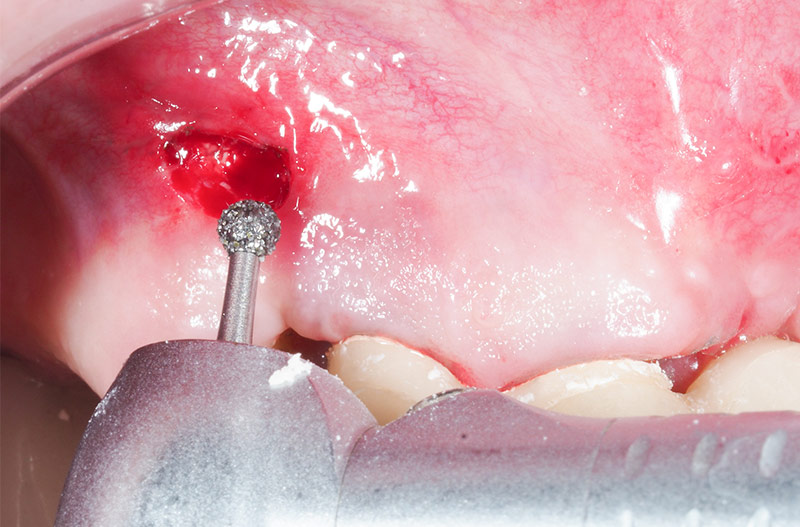
Fig. 30 : fraisage des bords saillants de la grille exposée.
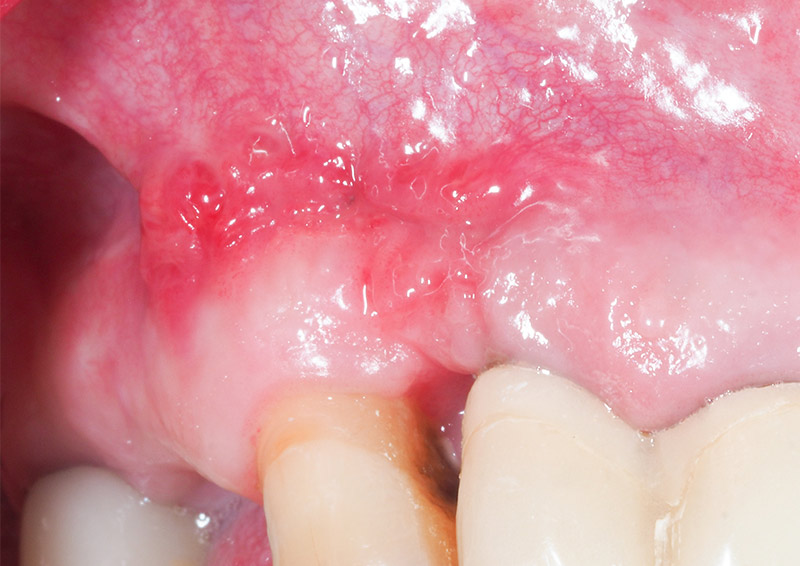
Fig. 31 : cicatrisation de l’exposition.
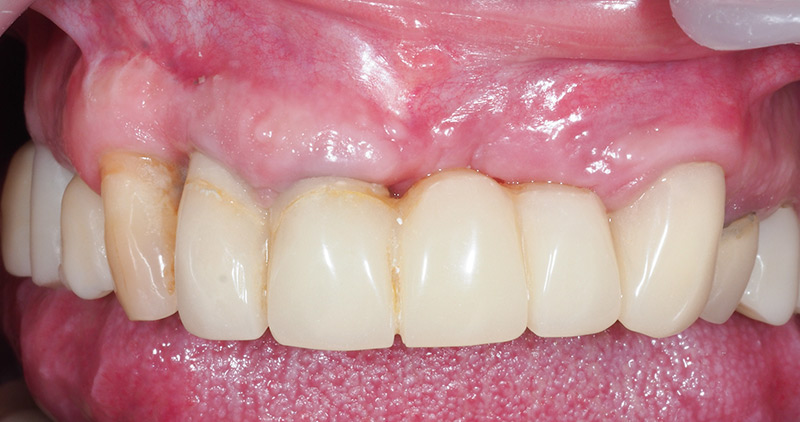
Fig. 32 : situation à 9 mois post greffe.
Pour cette technique de reconstruction, le temps de cicatrisation recommandé est de 8 à 9 mois.
À la réouverture, nous réalisons la même incision qu’initialement et procédons au retrait de la grille (fig. 34, 35 et 36).
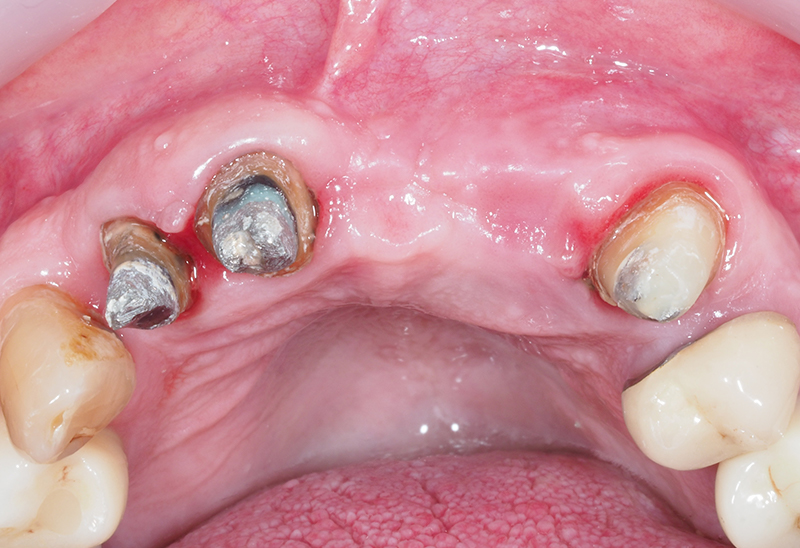
Fig. 33 : vue occlusale avant dépose des grilles.
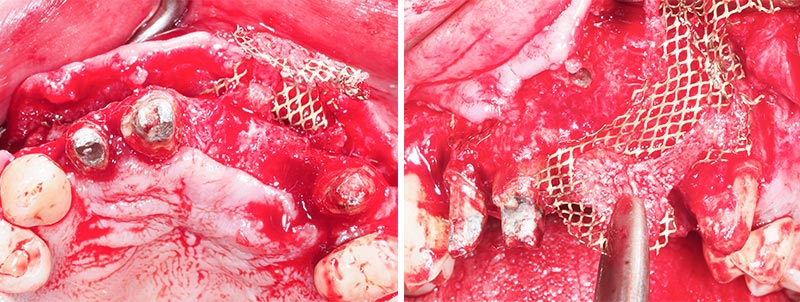
Fig. 34 et 35 : retrait des grille titanes.
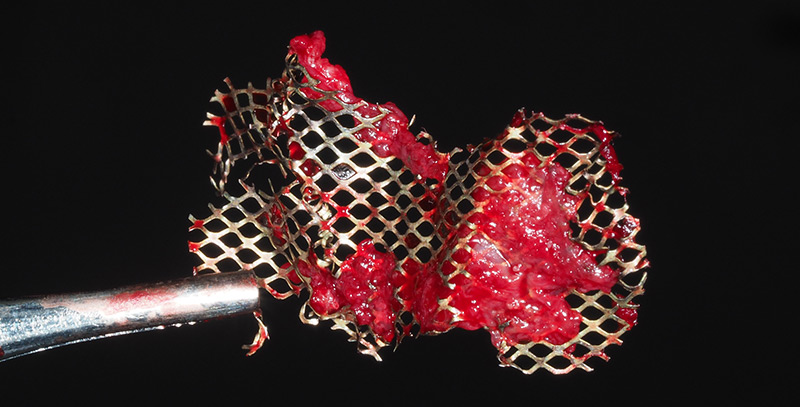
Fig. 36 : retrait de la grille titane avec sa couche de « pseudoperiostium ».
Après le décollement, nous mettons en évidence le volume reconstruit.
Il arrive à certains endroits que de l’os s’est même reformé sur la grille, ce qui peut ajouter quelques difficultés à la dépose. Dans ces cas, il ne faut pas hésiter à laisser sur le site quelques morceaux de grille trop intégrés à l’os reconstruit. De même que certains pins, si ceux-ci ne partent pas facilement.
Les volumes reconstruits correspondent parfaitement à la greffe réalisée quelques mois auparavant, sans aucune résorption (fig. 37).
Au niveau de 12, la lésion infra-osseuse est partiellement comblée, mais surtout le site est parfaitement implantable dans le cas où la 12 venait à être extraite à long terme (fig. 38).
Notre principal défaut, en site de 21-22 est parfaitement reconstruit en hauteur jusqu’aux pics mésiaux de 11 et 23 ; et en épaisseur en suivant le contour de l’arcade (fig. 37-39).
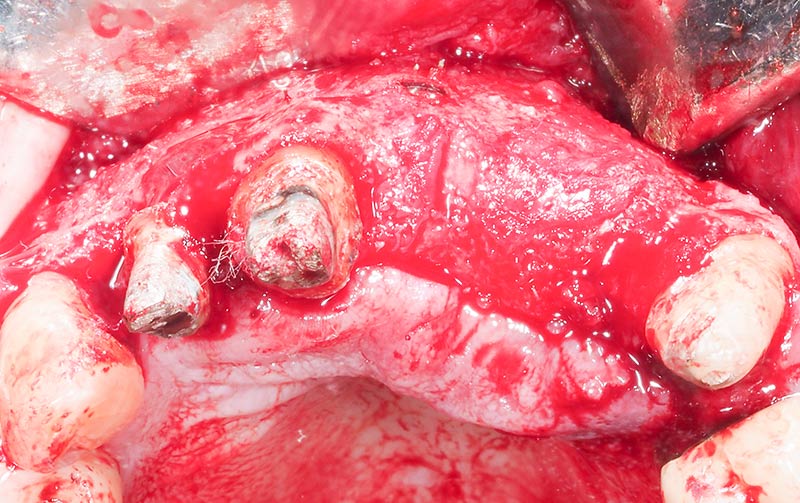
Fig. 37 : contour du volume osseuse régénéré, vue occlusale.
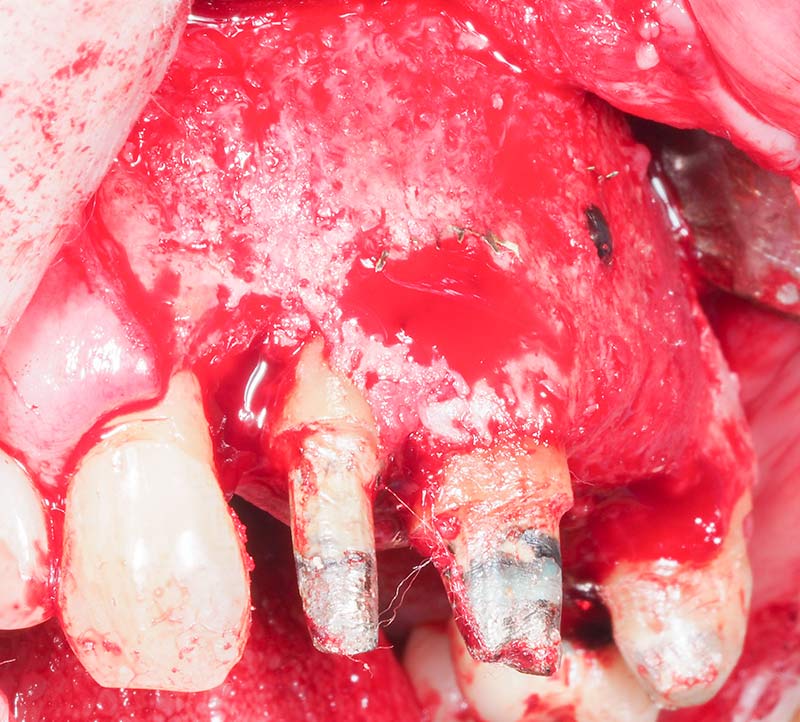
Fig. 38 : convexité du volume osseux régénéré.
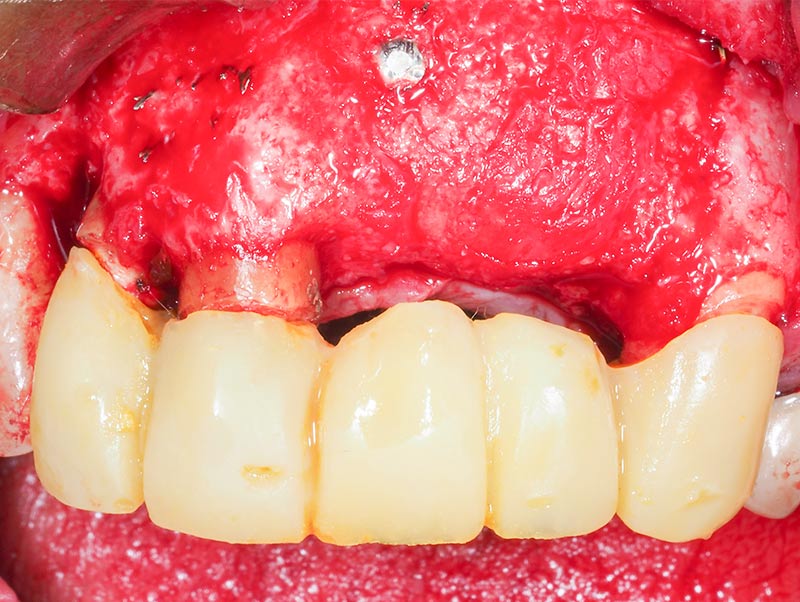
Fig. 39 : guide chirurgical issu du bridge provisoire, le rebord osseux se situant bien à 3mm des futurs bords libres des dents 21-22.
Les implants 21-22 sont posés à l’aide d’un guide chirurgical conventionnel issu du bridge provisoire. Les volumes osseux ainsi reconstruits permettent un positionnement implantaire idéal en fonction du futur volume prothétique (fig. 39-40).
Au forage l’os est de bonne consistance, de type 2-3 ; il saigne bien, signe d’une bonne vascularisation.
Les implants sont insérés avec un torque de 30N pour 21 et 25N pour 22.
Le bridge provisoire est repositionné le temps de l’ostéointégration des implants (fig. 41).
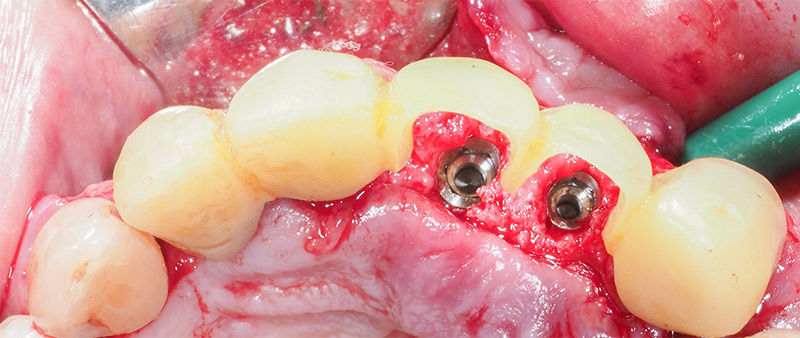
Fig. 40 : pose des implants 21-22 dans le futurs volume prothétique.

Fig. 41 : bridge provisoire dento-porté le temps de l’ostéoinstégration.
Un aménagement muqueux sera ensuite nécessaire afin de replacer la ligne muco-gingivale à sa place ; celle-ci ayant été tractée en cervicale lors de la fermeture de la greffe (fig. 42).
Il faut donc aménager autour des implants une gencive kératinisée fixe, non mobile et épaisse (fig. 43).
Pour cela, nous réaliserons un lambeaux déplacé apicalement associé à une greffe de conjonctif enfoui d’origine palatine.
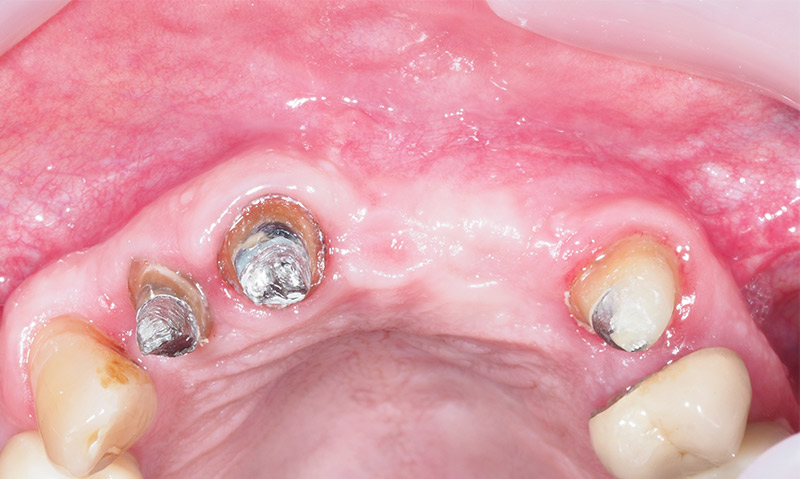
Fig. 42 : ligne de jonction muco-gingivale à redéplacer apicalement.
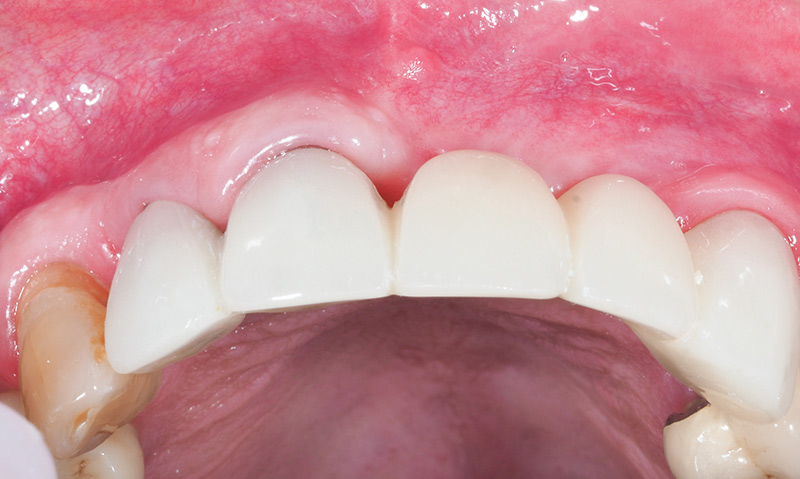
Fig. 43 : défaut de gencive kératinisée en hauteur et en épaisseur.
Conclusion
La régénération osseuse guidée fait partie des techniques de reconstruction osseuse les plus documentées à ce jour. L’utilisation de grille en titane permet des gains de volume considérable en hauteur et en épaisseur. Comme toute technique chirurgicale, elle requiert une courbe d’apprentissage pour limiter les complications. La complication la plus fréquente est l’exposition de la grille, mais contrairement aux autres techniques de reconstruction, celle-ci remet rarement en cause le succès de la reconstruction. L’absence de second site opératoire de prélèvement avec ses comorbidités associées présente un intérêt majeur pour le patient et une diminution du temps opératoire pour le praticien. Le temps de cicatrisation (8-9 mois) est par contre plus long qu’une technique purement autogène (3-4 mois) et similaire à la sausage technique.
Les balances bénéfice-risque de cet acte opératoire en font une technique de choix pour la gestion des défauts osseux complexes 2D ou 3D.
Bibliographie
(1) Liébart M.F., Fouque-Deruelle C., Santini A. Smile line and periodontium visibility. Perio. 2004; 1 (1) :17-25.
(2) Jemt T., Lekholm U. Measurement of buccal tissue volumes at single-implant restaurations after local bone grafting in maxillae. Clin Implant Dent Res 2003 ; 5 (2): 63-70.
(3) Aslan E., Gultekin A., Karabuda C., Mortellaro C., Olgac V., Mijiritsky E. Clinical, histological and histomorphometric evaluation of demineralized freeze-dried Cortical block allografts for alveolar ridge augmentation. J Craniofac Surg. 2016;27:1181–6.
(4) Lumetti S., Galli C., Manfredi E., Consolo U., Marchetti C., Ghiacci G. Correlation between density and Resorption of fresh-frozen and autogenous bone grafts. Biomed Res Int. 2014;2014:508328.
(5) Silva E.R., Ferraz E.P., Neto E.C., Chaushu G., Chaushu L., Xavier S.P. Volumetric atability of fresh frozen bone blocks in atrophic posterior mandible augmentation. J Oral Implantol. 2017;43:25–32.
(6) Khoury F., Antoun H., Missika P. Bone Augmentation in Oral Implantology. Quintessence; 2007. 458p.
(7) Chavda S., Levin L. Human studies of vertical and horizontal alveolar ridge augmentation comparing different types of bone graft materials. A systematic review. J Oral Implantol. 2018 Feb; 44(1):74-84.
(8) Briguglio F., Falcomatà D., Marconcini S., Fiorillo L., Briguglio R., Farronato D. The use of titatium mesh in guided bone regeneration: a systematic review. Int J Dent. 2019 Feb 7; 2019:9065423.
(9) Rasia-dal-Polo M., Poli P.P., Rancitelli D., Beretta M., Maiorana C. Alveolar ridge reconstruction with titanium meshes: a systematic review of the literature. Med Oral Patol Oral Cir Bucal. 2014 Nov; 19(6): e639-e646.