
Péri-implantites – mais-ou-et-donc-or-ni-car ?
Par Michel ABBOU le 12-09-2017Voir tous les articles de cet auteur
Depuis l’avènement de l’implantologie ostéointégrée et ses préceptes édictés par l’Ecole Suédoise, les protocoles de forages et l’appréciation des critères de perte osseuse péri-implantaires ont souvent fait l’objet de débats entre les professionnels de cette spécialité.
Alors que cette discipline est longtemps restée confinée et réservée à un nombre restreint de praticiens « spécialistes », il est clair aujourd’hui qu’elle est largement – trop pour certains – intégrée dans nos plans de traitement et pratiquée de plus en plus par nombre de consœurs et confrères… dont beaucoup n’ont pas pris la peine de suivre une formation adéquate. Il en résulte, factuellement :
• Un nombre croissant d’échecs thérapeutiques en rapport direct avec cette spécialité ;
• Un nombre croissant de litiges juridiques afférents à cette même discipline ;
• Un nombre croissant de sociétés qui cherchent à exploiter cette manne de tous les côtés ;
• Une relative remise en cause des acquis de la science et de la clinique obtenus et accumulés ces 30 dernières années.
Cette remise en question atteint une forme paroxystique avec la récente mise en exergue d’une pathologie galopante dénommée péri-implantite, par analogie avec la parodontite qui affecte l’environnement tissulaire des dents naturelles. On ne compte plus les articles, dossiers, conférences et mêmes symposiums qui sont consacrés à ce sujet; certaines solutions préconisées ici et là font même – évidemment – l’objet d’enjeux commerciaux à la hauteur de ceux évoqués plus hauts.
Il n’est pas question ici d’apporter un avis simple sur une question complexe avec une causalité certainement multifactorielle. En revanche, la parution récente de 2 articles originaux (1-2) nous permet, dans le cadre de ce format, de considérer deux volets trop peu explorés dans le comportement osseux cicatriciel péri-implantaire : le protocole de forage et le couple d’insertion des implants.
En effet, alors que ce protocole était simple et séquentiellement rigoureux selon P-I Bränemark et ses disciples en quête d’ostéointégration, force est de constater que d’autres protocoles sont apparus (3), accompagnés de la mise sur le marché de nouvelles formes implantaires (3-4) et de nouveaux états de surface (5) censés optimiser la dite ostéointégration de nos implants ainsi que répondre à nos nouvelles exigences cliniques (extractions-implantations immédiates, mises en charge immédiates…). Tout cela est allé très – trop ? – vite et les 2 articles cités en référence pour nourrir le thème de ce billet donnent peut-être à réfléchir sur le bon dosage qu’il convient d’appliquer dans la formule qui consiste à :
RECHERCHER UNE BONNE FIXITE PRIMAIRE DE L’IMPLANT
+
OPTIMISER LES CONDITIONS D’ENVIRONNEMENT TISSULAIRE à court, moyen et long terme
Si ces 2 références (1-2) semblent (re)donner raison à nos pères historiques en termes de forages implantaires, il convient de se garder de jeter le bébé avec l’eau du bain en oubliant notamment les formidables avancées cliniques de ces dernières années (6), qui nous donnent tant de satisfactions dans notre exercice quotidien en permettant à nos patients de mieux vivre « l’épreuve implantaire » (7). Dans un exercice complexe avec des patients volatiles, il nous incombe néanmoins de bien appréhender tous les facteurs en causalité directe ou indirecte (facteurs non déclenchants, mais favorisants) tels la forme de l’implant et ses états de surface (de l’apex au col implantaire), le contexte biologique (qualité osseuse / bilan sanguin), occlusal et parodontal ainsi que l’état de santé générale du patient (8).
… Nonobstant le fait que l’expérience du praticien traitant intervient grandement dans la bonne intégration clinique de tous ces paramètres (9), avec un corollaire indéniable pour les patients en termes de gestion pré/per et post implantaire.
Nous ne manquerons pas d’approfondir la question à l’occasion du prochain symposium national de SICT MIEUX (le 11 janvier 2018 ) qui sera entièrement consacré à la problématique des péri-implantites (10).
Cet espace est aussi le vôtre, alors n’hésitez pas à commenter ou poser vos questions !
Vos réponses seront lues et analysées par nos experts qui vous répondront dans un second billet.

Michel Abbou
– Membre de l’Association Française d’Implantologie
– Fondateur et directeur scientifique de SICTmieux depuis 2013.
RÉFÉRENCES :
1. Fortunato ALFONSI, Valentina BORGIA, Luigi BARBATO, Paolo TONELLI, Enrica GIAMMARINARO, Simone MARCONCINI, Stefano ROMEGGIO, Antonio BARONE : The clinical effects of insertion torque for implants placed in healed ridges: A two-year randomized controlled clinical trial
Journal of Science & Rehabilitation, 2016; 2 (4): 62-73
2. Omer COHEN, Zeev ORMJANER, Haim TAL, Daniel ROTHAMEL, Miron WEINREB, Ofer MOSES : Differences in crestal bone-to-implant contact following an under-drilling compared to an over-drilling protocol. A study in the rabbit tibia
Clin. Oral Investigations, 2016; 20 (9): 2475-2480
3. Philippe-G KHAYAT, Geoffroy-Renaud PEUCH-LESTRADE : Mesure de la stabilité immédiate de 61 implants Screw-Vent coniques par analyse de la fréquence de résonnance
Rev. Odontostomatol., 2004; 33: 3-15
4. Michel ABBOU : Primary stability and osseointegration: preliminary clinical results with a tapered diminishing-thread implant
Pract. Proced. Aesthet. Dent., 2003; 15 (2): 161-168, 2016; 2 (4): 62-73
5. Philippe KHAYAT, Jean-Pierre ALBOUY, Jonathan ATIA, Jean-Louis GIOVANOLLI, Clément MESSEKA, Maxime MOREL, Jérémy OHAYON, Massimo SIMION, Jean-François TULASNE : Etats de surface et péri-implantite
Info. Dent., 2016; Dossier Spécial Implantologie, 23 Mars
6. Michel ABBOU : New Sensations with Latest Implant Generations Allowing High Performance Strategies in Oral Implantology.
Periodontics and Prosthodontics Journal, 2016; 3(17): 1-13
7. Michel ABBOU : Traiter et conserver ou extraire et remplacer ?
Dental Espace.com – Paroles d’experts du 17-04-2017
8. Jaafar MOUHYI, David M. Dohan EHRENFEST, Thomas ALBREKTSSON : The Peri-Implantitis: Implant Surfaces, Microstructure and Physiochemical Aspects
Clin.Impl.Dentistry and Relat.Research, 2012; 4(2): 170-183
9. Jaime LOZADA : Study suggests dentists cause implant failure
Dental Tribune Int., 2012; November 7th
10. Michel ABBOU, Jacques BESSADE, Philippe KHAYAT, Carole LECONTE, Rémy TANIMURA, Christine ROMAGNA, Pascal VALENTINI : Péri-implantites – La faute aux implants, aux implanteurs ou aux implantés ?
Colloque Si-Ct MIEUX 2018; Jeudi 11 Janvier, Paris.
1 commentaire au sujet de “Péri-implantites – mais-ou-et-donc-or-ni-car ?”
Envoyer un commentaire
Vous devez être connecté pour publier un commentaire.
















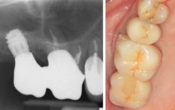
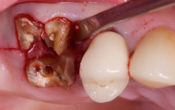
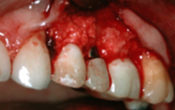



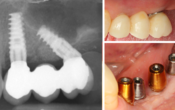

Idem pour les periimplantites: 95 % parasitees, avec exonucleophagie et destruction de l’ os au pourtour ! Identique a la parodontie, la seule difficulté, dans le cas des implants, l os ne se reconstruit pas comme sur les dents, la mucosité est quasi permanente et la réinfection parasitaire continue jusqu’à éjection de l’implant.
A voir sur la microscopie! Il est grand temps de montrer tout cela aux dentistes, parodontistes et les patients bien sûr !
Amibiase et trichomoniase parodontale, amibiase implantaire et trichomoniase implantaire ! Tout ce qu il faut pour perdre l’os !
Arrêtons de cacher la vérité a tous ! Regardez la réalité en face… Un jeu d’enfant!
Cordialement.